Sida
| SIDA | |
|---|---|
| Clasificación e recursos externos | |
 O lazo vermello é un símbolo de solidariedade coas persoas portadoras do virus e coas que padecen a SIDA. O Día mundial contra a SIDA celébrase o 1 de decembro. | |
| ICD-10 | B20 – B24 |
| ICD-9 | 042-136.3 |
| OMIM | 609423 |
| MedlinePlus | 000594 |
| eMedicine | emerg/253 |
| MeSH | D000163 |
Se cre que pode requirir tratamento, por favor, consúltello ao médico. | |
A síndrome de inmunodeficiencia adquirida ou SIDA (ás veces sida[1][2]) é a fase final da infección polo virus da inmunodeficiencia humana, polo que o proceso infeccioso completo se chama infección por VIH/SIDA ou VIH/SIDA (en inglés HIV/AIDS). Trátase dunha enfermidade do sistema inmunitario humano causada pola infección polo virus da inmunodeficiencia humana (VIH) na cal o sistema inmunitario perde a capacidade de loitar contra as infeccións.[3] O virus ataca principalmente as células T CD4+ do sistema inmunitario (un tipo de glóbulo branco do sangue que activa e regula o sistema inmunitario). Durante o período inicial da infección, a persoa pode experimentar un breve período de síntomas parecidos aos dunha gripe. Isto vai seguido dun prolongado período sen síntomas. A medida que a enfermidade progresa, esta interfire cada vez máis co funcionamento do sistema inmunitario, facendo que a persoa sexa moito máis susceptible do normal a toda clase de infeccións, incluíndo infeccións oportunistas e tumores que xeralmente non afectan ás persoas con sistemas inmunitarios intactos. Nas fases avanzadas da infección o número de linfocitos T (ou células T) diminúe, e a OMS considera que se chega á fase de SIDA (estadio IV da infección) cando o reconto de linfocitos T CD4+ baixou a menos de 200/µL.
O VIH transmítese principalmente durante as relacións sexuais sen protección (incluído o sexo anal e oral), máis tamén a través do sangue infectado por medio de transfusións de sangue non debidamente controladas, ou por compartir agullas hipodérmicas e xeringas, como tamén de nai a fillo durante o embarazo, parto, ou lactación.[4] Polo tanto, os fluídos corporais con suficiente concentración de virus como para poder contaxiar son o seme, fluído vaxinal, preexaculado, sangue e leite materno. Outros fluídos corporais distintos dos mencionados, como a saliva e as bágoas, non transmiten o VIH.[5] A prevención da infección por VIH faise principalmente por medio da práctica do "sexo seguro" (uso de preservativos) e non compartir xeringas e agullas (hai campañas públicas de entrega de xeringas dun só uso). Actualmente, non existe cura nin vacina para esta enfermidade; porén, existe un tratamento con drogas antirretrovirais, que fai moito máis lento o curso da enfermidade e proporciona unha esperanza de vida case normal. Aínda que o tratamento antirretroviral reduce o risco de morte e outras complicacións desta enfermidade, estes medicamentos son caros e levan asociados diversos efectos secundarios non desexados.
O corpo reacciona contra o virus formando anticorpos, que se poden detectar no soro sanguíneo mediante probas analíticas. As persoas que teñen eses anticorpos dise que son seropositivas ou VIH positivas. En xeral (aínda que hai excepcións), a presenza de anticorpos contra o VIH indica a presenza do VIH, polo que os seropositivos poden contaxiar a outras persoas aínda que non chegasen aínda á fase de SIDA (a cal é só a fase final da infección por VIH). Outras probas detectan o ARN ou certos antíxenos do virus.
As investigacións xenéticas sobre o virus indican que o VIH se orixinou en África central occidental a inicios do século XX.[6] A SIDA foi recoñecida inicialmente polos Centros para o Control e Prevención de Enfermidades (CDC) en 1981 e a súa causa (a infección por VIH) foi identificada pouco despois a inicios desa década.[7] Desde o seu descubrimento, a SIDA leva causado uns 30 millóns de mortos (ata 2009).[8] En 2010, aproximadamente 34 millóns de persoas vivían infectadas polo VIH en todo o mundo.[9] A SIDA considérase unha pandemia.[10]
A SIDA tivo un grande impacto na sociedade, tanto como enfermidade coma por ser unha causa de discriminación das persoas infectadas. A enfermidade tamén ten un impacto económico moi significativo. Hai moitas concepcións erradas sobre a SIDA, como a crenza de que pode transmitirse por contactos casuais non sexuais.
Signos, síntomas e fases
[editar | editar a fonte]Existen tres estadios polos que pasa a infección por VIH: infección aguda, latencia clínica e SIDA.[11][12]
Infección aguda
[editar | editar a fonte]
O período inicial que segue ao contaxio do VIH denomínase VIH agudo, VIH primario ou síndrome retroviral aguda.[11][13] Moitos individuos desenvolven unha enfermidade similar á gripe ou parecida a unha mononucleose de dúas a catro semanas despois do contaxio, mentres que noutras non se observan síntomas significativos.[14][15] Os síntomas aparecen no 40–90% dos casos e xeralmente inclúen febre, linfoadenopatía, farinxite, rash cutáneo, dor de cabeza, e chagas na boca ou xenitais.[13][15] As erupcións cutáneas, que aparecen nun 20–50% dos casos, preséntanse no tronco e son de tipo maculopapular, clasicamente.[16] Algunhas persoas tamén desenvolven infeccións oportunistas nesta fase.[13] Poden aparecer tamén síntomas gastrointestinais como náuseas, vómitos ou diarrea, ou tamén síntomas neurolóxicos de neuropatía periférica ou síndrome de Guillain-Barré.[15] A duración dos síntomas varía, pero é normalmente dunha a dúas semanas.[15]
Debido ao seu carácter non específico, con frecuencia estes síntomas non son recoñecidos como signos dunha infección por VIH. Mesmo en casos nos que o paciente pasa recoñecemento médico pode haber un mal diagnóstico e considerarse que se trata dunha das moitas enfermidades infecciosas comúns de síntomas similares. Por iso se recomenda que se considere a posibilidade de infección por VIH en pacientes que presentan unha febre inexplicada e que estivesen expostos a factores de risco para a infección.[15]
Latencia clínica
[editar | editar a fonte]Os síntomas iniciais veñen seguidos por un estadio chamado latencia clínica, VIH asintomático ou VIH crónico.[12] Sen tratamento, este segundo estadio da infección por VIH pode durar desde tres [17] a uns 20 anos[18] (como media 8 anos).[19] Aínda que o típico é que haxa moi poucos ou ningún síntoma ao principio, despois, preto do final desta fase moita xente presenta febre, perda de peso, problemas gastrointestinais e dores musculares.[12] Entre o 50 e o 70% das persoas afectadas desenvolven linfoadenopatía xeneralizada persistente, caracterizada polo agrandamento inexplicado e non doloroso de máis dun grupo de ganglios linfáticos (distintos dos das inguas) durante de tres a seis meses.[11]
Aínda que a maioría dos infectados por VIH-1 teñen unha carga viral detectable e en ausencia de tratamento progresarán ata a fase de SIDA, unha pequena proporción (aproximadamente o 5%) mantén niveis de células T CD4+ (linfocitos T colaboradores) sen recibiren terapia antirretroviral durante máis de 5 anos.[15][20] Estes individuos son clasificados como controladores do VIH ou "non progresores a longo prazo" (LTNP, é dicir, neles a enfermidade non progresa normalmente).[20] Outro grupo é o dos que tamén manteñen unha carga viral baixa ou indetectable sen tratamento antirretroviral, que se denominan "controladores elite" ou "supresores elite". Representan aproximadamente a 1 de cada 300 persoas infectadas.[21]
Síndrome de inmunodeficiencia adquirida (SIDA)
[editar | editar a fonte]
A síndrome de inmunodeficiencia adquirida (SIDA) defínese en termos de recontos de células T CD4+ por debaixo de 200 células por µL ou pola aparición de enfermidades específicas en asociación coa infección por VIH.[15] En ausencia dun tratamento específico, arredor da metade das persoas infectadas polo VIH desenvolven a SIDA en dez anos.[15] As condicións iniciais máis comúns que alertan da chegada á fase de SIDA son a pneumonía pneumocística (40%), caquexia (20%) e candidíase esofáxica.[15] Outros signos comúns son as infeccións do tracto respiratorio recorrentes.[15]
As infeccións oportunistas poden estar causadas por bacterias, virus, fungos e parasitos que serían normalmente controlados polo sistema inmune.[22] As infeccións concretas que aparecen dependen en parte dos organismos que son comúns no ambiente do paciente.[15] Estas infeccións poden afectar a case calquera órgano do corpo.[23]
As persoas con SIDA teñen un maior risco de desenvolver varios cancros inducidos por virus, como: sarcoma de Kaposi, linfoma de Burkitt, linfoma de sistema nervioso central primario, e cancro cervical.[16] O sarcoma de Kaposi é o cancro máis común e aparece no 10 a 20% das persoas co VIH.[24] O segundo cancro máis común é o linfoma, que é a causa da morte de case o 16% da xente con SIDA e é o signo inicial da SIDA nun 3 a 4%.[24] Ambos os cancros están asociados co herpervirus humano 8.[24] O cancro cervical (de cérvix uterino) dáse máis frecuentemente nas persoas con SIDA debido á súa asociación co papilomavirus humano (HPV).[24]
Ademais, as persoas con SIDA teñen frecuentemente síntomas sistémicos como febres prolongadas, suoración (especialmente de noite), ganglios linfáticos inchados, calafríos, debilidade, e perda de peso.[25] A diarrea é outro síntoma común presente en case o 90% das persoas con SIDA.[26] Tamén poden estar afectados por diversos síntomas psiquiátricos e neurolóxicos independentes de infeccións oportunistas ou cancros.[27]
Transmisión
[editar | editar a fonte]| Vía de exposición | Probabilidade de infección | |||
|---|---|---|---|---|
| Transfusión de sangue | 90% [28] | |||
| Parto (risco para o neno) | 25%[29] | |||
| Compartir xeringas no uso de drogas | 0,67%[28] | |||
| Picada percutánea con agulla | 0,30%[30] | |||
| Relación sexual anal receptiva* | 0,04–3,0%[31] | |||
| Relación sexual anal insertiva* | 0,03%[32] | |||
| Relación sexual pene-vaxina receptiva* | 0,05–0,30%[31][33] | |||
| Relación sexual pene-vaxina insertiva* | 0,01–0,38% [31][33] | |||
| Relación sexual oral receptiva*§ | 0–0,04% [31] | |||
| Relación sexual oral insertiva*§ | 0–0,005%[34] | |||
| * asumindo que non se usa preservativo § a fonte refírese á relación sexual oral realizada nun home | ||||
O VIH transmítese por tres vías principais: contacto sexual, exposición a fluídos ou tecidos corporais infectados, e de nai a fillo durante o embarazo, parto ou lactación (o que se chama transmisión vertical).[4] Non hai risco de contaxiarse co VIH con feces, secrecións nasais, saliva, esputos, suor, bágoas, urina, ou vómitos a non ser que estean contaminados con sangue.[30] É posible ser coinfectado por máis dunha cepa de VIH, o que se denomina superinfección por VIH.[35]
Vía sexual
[editar | editar a fonte]Os fluídos sexuais (seme, fluídos vaxinais, preexaculado) infectados conteñen cantidades suficientes de virus como para causar infección e durante as prácticas sexuais pode haber exposición ao sangue, polo que o virus se pode transmitir nas relacións sexuais. De feito, o xeito máis frecuente de transmisión do VIH é por medio dun contacto sexual cunha persoa infectada.[4] A maioría dos contaxios ocorren nos contactos heterosexuais (é dicir, entre persoas de distinto sexo);[4] porén, o patrón de transmisión varía significativamente entre os países. Nos Estados Unidos de América, en 2009, a maioría das transmisións por vía sexual foron entre homes que tiveran sexo con outros homes,[4] e esta poboación supón o 64% de todos os novos casos.[36] Pero noutros países, como os de África a maioría son transmisións heterosexuais.
En canto aos contactos heterosexuais sen protección, estímase que o risco de transmisión do VIH por acto sexual é catro veces maior nos países con baixa renda per cápita que nos máis desenvolvidos.[37] Nos países pobres, o risco de transmisión de muller a home estímase do 0,38% por acto, e de home a muller é de 0,30% por acto; os datos equivalentes estimados para os países con maior renda son 0,04% por acto de muller a home, e 0,08% por acto de home a muller.[37] O risco de transmisión no sexo anal é especialmente alto, estimado en 1,4-1,7% por acto tanto nos contactos heterosexuais coma nos homosexuais.[37][38] Aínda que o risco de transmisión por medio de sexo oral é relativamente baixo, tamén existe.[39] O risco de recibir sexo oral foi descrito como "case nulo"[40] pero informouse dalgúns casos.[41] O risco por acto estimado é de 0-0,04% nun acto de sexo oral receptivo.[42] Nos casos en que está implicada a prostitución nos países con baixos ingresos, o risco de transmisión de muller a home calculouse en 2,4% por acto e de home a muller en 0,05% por acto.[37]
O risco de transmisión increméntase en presenza de moitas infeccións de transmisión sexual[43] e de úlceras xenitais.[37] As úlceras xenitais parecen incrementar o risco en aproximadamente cinco veces.[37] Outras infeccións transmitidas sexualmente, como a gonorrea, infección por clamidias, tricomoníase, e vaxinose bacteriana, están asociadas cun aumento do risco de transmisión un pouco menor.[42]
A carga viral dunha persoa infectada é un importante factor de risco na transmisión por vía sexual e de nai a fillo.[44] Durante os primeiros 2,5 meses dunha infección por VIH a infectividade dunha persoa é doce veces maior debido á súa alta carga viral.[42] Se a persoa está nas últimas fases da infección, as taxas de transmisión son aproximadamente oito veces maiores.[37]
As persoas que traballan na industria do sexo comercial (como no cine pornográfico) teñen un risco incrementado de contaxio.[45][46] O sexo duro pode ser un factor asociado cun incremento do risco de transmisión.[47] As violacións tamén se pensa que teñen un maior risco de transmisión do VIH, xa que raramente se usan condóns nesas circunstancias, e son probables traumas na vaxina ou o recto, e hai un maior risco de transmisión á vez doutras infeccións de transmisión sexual.[48]
Vía sanguínea
[editar | editar a fonte]A segunda forma máis frecuente de transmisión do VIH no mundo é por vía sanguínea por contacto co sangue ou produtos sanguíneos.[4] A transmisión polo sangue pode ter lugar por pincharse cunha agulla hipodérmica contaminada, moitas veces por compartiren agullas os consumidores de drogas, mais tamén por transfusións de sangue ou recibir produtos sanguíneos contaminados, ou mesmamente por inxeccións médicas con equipos non esterilizados. Esta vía chámase parenteral. O risco de transmisión ao compartir agullas durante o consumo de drogas é de entre o 0,63 e o 2,4% por acto, cunha media do 0,8%.[49] En España este modo de contaxio é máis común que noutros países europeos. O risco de contaxiarse co VIH polo uso dunha agulla hipodérmica que usou unha persoa infectada polo VIH estímase no 0,3% por acto (arredor de 1 de cada 333) e o risco ao expoñer as membranas mucosas a sangue infectado é do 0,09% por acto (1 de cada 1000).[30] Por exemplo, nos Estados Unidos de América os usuarios de drogas intravenosas supuxeron o 12% dos novos casos de VIH en 2009,[36] e nalgunhas partes do mundo máis do 80% dos consumidores de drogas inxectables son VIH positivos.[4]
O VIH transmítese en aproximadamente o 93% dos casos de transfusión de sangue infectado.[49] Nos países desenvolvidos o risco de adquirir o VIH por transfusión de sangue é extremadamente baixo (menos de 1 por cada medio millón), xa que se realiza un maior control e se analiza a presenza de VIH.[4] Nos países con rendas baixas, só a metade das transfusións son analizadas axeitadamente para detectar o virus (datos de 2008),[50] e estímase que ata o 15% das infeccións por VIH neses países adquiríronse por transfusións de sangue ou produtos sanguíneos, o que representa entre o 5% e o 10% das infeccións mundiais.[4][51]
As inxeccións médicas realizadas usando material pouco seguro teñen tamén un significativo papel na extensión dos contaxios por VIH na África subsahariana. En 2007, entre o 12 e o 17% das infeccións nesa rexión atribuíronse ao uso de xeringas médicas.[52] A Organización Mundial da Saúde estima que o risco de transmisión como resultado dunha inxección médica en África é de 1,2%.[52] Outros riscos significativos están asociados con procedementos invasivos, parto asistido ou tratamentos odontolóxicos nesa rexión do mundo.[52]
As persoas que fan ou ás que lle fan unha tatuaxe, perforacións no seu corpo (piercings), e escarificacións están teoricamente en risco de infección, pero non hai casos confirmados documentados.[53] Non é posible que os mosquitos ou outros insectos transmitan o VIH, xa que só poden chuchar o sangue e non inxectan sangue (saliva anticoagulante si).[54]
Vía perinatal: de nai a fillo
[editar | editar a fonte]O VIH pode transmitirse de nai a fillo durante o embarazo, parto ou lactación materna.[55][56] Esta é a terceira forma máis común de transmisión do VIH no mundo.[4] Esta vía chámase vía materno-filial, perinatal ou transmisión vertical. En ausencia de tratamento, o risco de transmisión antes ou durante o nacemento é de arredor do 20% e se ademais a nai dá o peito ao fillo é do 35%.[55] En 2008, a transmisión vertical supuxo o 90% dos casos de VIH en nenos.[55] Cun tratamento adecuado o risco de infección de nai a fillo pode reducirse a só o 1%.[55] O tratamento preventivo implica que a nai tome antirretrovirais durante o embarazo e parto, realizar unha cesárea electiva, non dar de mamar, e administrar antirretrovirais tamén ao neonato.[57] Porén, moitas destas medidas non están dispoñibles no mundo en desenvolvemento económico.[57] Se o sangue contamina a comida durante as prácticas de premastigación pode haber tamén risco de transmisión.[53]
Viroloxía
[editar | editar a fonte]- Artigo principal: Virus da inmunodeficiencia humana.

O VIH é o causante último do espectro de enfermidades coñecido como VIH/SIDA. O VIH é un retrovirus que infecta principalmente a compoñentes do sistema inmunitario humano como as células T CD4+, macrófagos e células dendríticas. Directa ou indirectamente destrúe os linfocitos T CD4+.[58]
O VIH forma parte do xénero Lentivirus,[59] que pertence á familia Retroviridae.[60] Os Lentivirus comparten moitas características morfolóxicas e biolóxicas. Os lentivirus infectan a moitas especies de mamíferos, que son caracteristicamente responsables de enfermidades de longa duración cun longo período de incubación.[61] Os lentivirus transmítense como virus de ARN con envoltura monocatenarios de fibra de sentido positivo. Despois da entrada na célula diana, o xenoma de ARN viral é convertido (reversotranscrito) en ADN de dobre cadea por un encima codificado polo virus chamado transcriptase inversa, que se transporta, xunto co xenoma viral, dentro da partícula vírica. O ADN viral resultante é despois importado ao núcleo celular e intégrase no ADN cromosómico celular pola acción do encima integrase codificado polo virus e de cofactores do hóspede.[62] Unha vez integrado, o virus pode quedar latente no cromosoma, o que fai que o virus e a célula hóspede infectada non sexan detectados polo sistema inmunitario.[63] Alternativamente, o virus pode ser transcrito, producindo novos xenomas virais de ARN, e, a partir destes, novas proteínas virais, que se empaquetarán formando novas partículas víricas que se liberarán da célula e infectarán a outras células.[64]
Foron caracterizados dous tipos de VIH: VIH-1 e VIH-2. O VIH-1 é o virus que foi descuberto orixinalmente (e denominado inicialmente LAV ou HTLV-III). É o máis virulento, e máis infectivo,[65] e é a causa da maioría das infeccións por VIH no mundo. A menor infectividade do VIH-2 en comparación co VIH-1 implica que é menor o número de persoas que, despois de ser expostas ao VIH-2, acaban sendo infectadas. Debido á súa relativamente peor capacidade de transmisión, o VIH-2 está principalmente confinado en África occidental.[66]
Fisiopatoloxía
[editar | editar a fonte]
Despois de que o virus entra no corpo hai un período de rápida replicación viral, que fai que o virus sexa abondoso no sangue periférico. Durante a infección primaria, o nivel do VIH pode atinxir varios millóns de partículas por mililitro de sangue.[67] Esta resposta está acompañada por unha acusada caída no número de células T CD4+ circulantes. A viremia aguda está case invariablemente asociada coa activación das células T CD8+ (ou T citotóxicas), que matan ás células infectadas por VIH que detecten, e coa produción de anticorpos polas células B (seroconversión). A resposta das células T CD8+ pénsase que é importante para o control dos niveis víricos, que chegan a un pico e despois declinan, o que fai que os recontos de células T CD4+ se recuperen. Unha boa resposta das células T CD8+ está asociada cunha progresión máis lenta da enfermidade e un mellor prognóstico, aínda que isto non elimina o virus do corpo.[68]
A fisiopatoloxía da SIDA é complexa.[69] A longo prazo, o VIH causa a SIDA ao facer diminuír as células T CD4+ (ou T colaboradoras ou T4). Isto debilita o sistema inmunitario e facilita a aparición das infeccións oportunistas. Os diversos tipos de células T son esenciais para que se desenvolva a resposta inmunitaria e sen elas o corpo non pode loitar contra as infeccións ou as células cancerosas. Os mecanismos polos que se produce a depleción do número de células T CD4+ é distinto nas fases aguda e crónica.[70] Durante a fase aguda, a lise de células inducida polo VIH e a matanza das células infectadas por parte das células T citotóxicas (ou CD8+) explica a diminución de células T CD4+, aínda que a apoptose pode ser tamén outro factor que actúa. Durante a fase crónica, as consecuencias da activación inmune xeneralizada acoplada coa perda gradual da capacidade do sistema inmunitario de xerar novas células T parece explicar o lento declive do número de células T CD4+.[71]
Aínda que os síntomas da inmunodeficiencia característica da SIDA non aparecen ata anos despois de que unha persoa foi infectada, a maior cantidade de perda de células T CD4+ ocorre durante as primeiras semanas da infección, especialmente na mucosa intestinal, onde se encontran a maior parte dos linfocitos do corpo.[72] A razón desta preferencia pola perda das células T CD4+ da mucosa é que a maioría das células T CD4+ da mucosa expresan a proteína de superficie CCR5, que o VIH utiliza como correceptor para entrar nas células, mentres que só unha pequena fracción das células T CD4+ que se encontran no torrente sanguíneo teñen esta proteína.[73]
O VIH procura e destrúe as células T CD4+ que expresen a CCR5 durante a fase de infección aguda.[74] Finalmente, unha vigorosa resposta inmune consegue controlar a infección ao final da fase aguda, e iníciase a fase de latencia clínica. As células T CD4+ dos tecidos mucosos continúan sendo especialmente afectadas.[74] A continua replicación do VIH orixina un estado de activación inmunitaria xeneralizada que se mantén durante a fase crónica.[75] A activación inmune, que se reflicte polo incremento do estado de activación das células inmunitarias e a liberación de citocinas proinflamatorias, é resultado da actividade de varios produtos xénicos do VIH e da resposta inmune contra a continua replicación do VIH. Tamén está ligada á caída do sistema de vixilancia inmunitaria da barreira da mucosa gastrointestinal causada pola diminución das células T CD4+ da mucosa durante a fase aguda da enfermidade.[76]
Diagnose
[editar | editar a fonte]
O VIH/SIDA diagnostícase por medio de probas de laboratorio e despois baseándose na presenza de certos signos e síntomas.[13] Nalgúns países, como os Estados Unidos de América as probas para determinar a presenza do VIH recoméndanse para todas as persoa entre 15 e 65 anos incluídas as mulleres embarazadas,[77] e adicionalmente para todos os que estean en alto risco, o cal inclúe os que teñen enfermidades de transmisión sexual,[16] pero en moitas partes do mundo un terzo dos portadores de VIH só se decatan de que están infectados cando chegan a unha fase avanzada da enfermidade, cando se fai aparente a SIDA ou a inmunodeficiencia grave.[16]
Probas para a detección do VIH
[editar | editar a fonte]A maioría das persoas infectadas polo VIH empezan a producir anticorpos específicos contra el (o que se chama seroconversión) nun período de tres a doce semanas despois da infección inicial, que se poden detectar en probas analíticas.[15] A diagnose do VIH primario antes da seroconversión faise medindo o ARN do VIH ou o antíxeno p24.[15] Os resultados positivos obtidos polas probas de anticorpos ou pola técnica da PCR son confirmados despois por probas cun anticorpo distinto ou por PCR.[13]
As probas de detección de anticorpos en nenos menores de 18 meses son normalmente inexactas debido a que presentan aínda anticorpos maternos (inmunidade pasiva natural).[78] Polo tanto, a infección por VIH só pode ser diagnosticada pola proba da PCR para o ARN ou ADN do VIH, ou por probas para detectar o antíxeno p24.[13] Na maior parte do mundo non se ten acceso a probas de PCR fiables e en moitos lugares simplemente agardan a que se desenvolvan os síntomas ou a que o neno teña a idade para facerlle unha proba de anticorpos precisa.[78] Na África subsahariana en 2007–2009 entre o 30 e o 70% da poboación coñecía o seu estado con respecto ao VIH.[79] En 2009, entre o 3,6 e o 42% dos homes e mulleres dos países subsaharianos fixeran as probas,[79] o cal representa un incremento significativo comparado cos anos anteriores.[79]
Clasificacións das infeccións por VIH
[editar | editar a fonte]Úsanse dous sistemas clínicos principais para clasificar a enfermidade do VIH ou asociadas ao VIH para propósitos de vixilancia, que son: o sistema de clasificación da OMS para a infección e enfermidade do VIH,[13] e o sistema de clasificación do CDC para a infección por VIH.[80] O sistema de clasificación dos Centros para o Control e Prevención de Enfermidades (CDC) é o que se adoptou máis frecuentemente nos países desenvolvidos. Pero como o sistema da Organización Mundial da Saúde (OMS) non require probas de laboratorio, é a máis axeitada para as condicións de restrición de recursos que se dan nos países en desenvolvemento económico, nos que se pode usar tamén como axuda para a xestión clínica da enfermidade. Malia as súas diferenzas, estes dous sistemas permiten a súa comparación con propósitos estatísticos.[11][13][80]
A OMS propuxo primeiro unha definición da SIDA en 1986.[13] Pero desde entón, a clasificación da OMS foi posta ao día e ampliada varias veces, e a versión máis recente é a publicada en 2007.[13] O sistema da OMS utiliza as seguintes categorías:
- Infección por VIH primaria: Pode ser asintomática ou estar asociada cunha síndrome retroviral aguda.[13]
- Estadio I: A infección por VIH é asintomática cun reconto de células T CD4+ (ou reconto CD4) maior de 500/µL.[13] Pode incluír o aumento de tamaño xeneralizado dos ganglios linfáticos.[13]
- Estadio II: Síntomas suaves que poden incluír manifestacións mucocutáneas menores e infeccións do tracto respiratorio superior recorrentes. O reconto CD4 é de menos de 500/µL.[13]
- Estadio III: Síntomas avanzados que poden incluír diarreas crónicas sen explicación durante máis dun mes, varias infeccións bacterianas como tuberculose nos pulmóns, e recontos CD4 de menos de 350/µL.[13]
- Estadio IV ou SIDA: síntomas graves que inclúen toxoplasmose no cerebro, candidiase no esófago, traquea, bronquios ou pulmóns e sarcoma de Kaposi. O reconto CD4 é de menos de 200/µL.[13]
Os CDC dos Estados Unidos tamén crearon un sistema de clasificación para a infección por VIH, que se puxo ao día en 2008[80] e en 2014.[81] Este sistema clasifica as infeccións por VIH baseándose no reconto CD4 e os síntomas clínicos e describe a infección en tres estadios ou fases, que nas persoas maiores de 6 anos de idade son[81]:
- Estadio 1: recontos CD4 ≥ 500 células/µL e ningunha condición definitoria de SIDA.
- Estadio 2: recontos CD4 entre 200 e 500 células/µL e ningunha condición definitoria de SIDA.
- Estadio 3: recontos CD4 ≤ 200 células/µL ou condicións definitorias de SIDA.
- Descoñecido: se hai insuficiente información para encadrala nalgún dos estadios anteriores.
Para propósitos de vixilancia, a diagnose da SIDA aínda se mantén se, despois do tratamento, os recontos de células T CD4+ aumentan por encima de 200 por µL de sangue ou se curan outras enfermidades definitorias da SIDA.[11]
Prevención
[editar | editar a fonte]
Contacto sexual
[editar | editar a fonte]Un uso constante de condóns reduce o risco de transmisión do VIH en aproximadamente o 80% a longo prazo.[82] Cando os condóns son utilizados consistentemente por unha parella na cal unha das persoas está infectada, a taxa de infección por VIH é de menos do 1% por ano.[83] Hai algunhas evidencias que suxiren que o condón feminino pode proporcionar un nivel equivalente de protección.[84] A aplicación dun xel vaxinal que conteña tenofovir (un inhibidor da transcriptase inversa) inmediatamente antes da relación sexual parece reducir as taxas de infección en aproximadamente o 40% entre as mulleres africanas.[85] Polo contrario, o uso do espermicida nonoxinol-9 pode incrementar o risco de transmisión debido á súa tendencia a causar irritación vaxinal e rectal.[86]
A circuncisión na África subsahariana "reduce o contaxio do VIH nos homes heterosexuais entre o 38% e o 66% en 24 meses".[87] Baseándose nestes estudos a Organización Mundial da Saúde e UNAIDS recomendaron en 2007 a circuncisión dos homes como método de prevención da transmisión de muller a home.[88] Discútese se isto prevén tamén a transmisión de home a muller[89][90] e non está determinado se isto é beneficioso nos países desenvolvidos e entre homes que teñen relacións sexuais con outros homes.[91][92][93] Algúns expertos temen que unha menor percepción de vulnerabilidade entre os homes circuncidados poida causar unha maior incidencia de comportamentos sexuais de risco, o que neutralizaría os seus efectos preventivos.[94]
Os programas que promoven a abstinencia sexual non parecen afectar ao risco de contraer o VIH.[95] Son tamén escasas as evidencias dos beneficios obtidos por unha educación por pares (feita por persoas normais da comunidade que non son profesionais da sanidade ou educación).[96] A educación sexual nas escolas pode diminuír os comportamentos de risco.[97] Unha minoría aínda substancial de mozos segue realizando prácticas de alto risco malia estar informados do VIH/SIDA, subestimando o seu propio risco de ser infectados.[98] Non se sabe se tratar outras enfermidades de transmisión sexual é efectivo para a prevención do VIH.[43]
Pre-exposición
[editar | editar a fonte]Tratar ás persoas con VIH con recontos CD4 de ≥ 350 células/µL con antirretrovirais ofrece unha protección ás súas parellas ante a infección do 96%.[99] Isto é unha redución do risco de transmisión de 10 a 20 veces.[100] Unha profilaxe pre-exposición cunha dose diaria do medicamento tenofovir, con ou sen emtricitabine, é efectivo en varios grupos de persoas como os homes que teñen relacións sexuais con homes, parellas nas que un dos membros é VIH positivo, e mozos heterosexuais en África.[85] Pode ser tamén efectivo en usuarios de drogas intravenosas e hai un estudo que encontrou neles unha diminución do risco de 0,7 a 0,4 por 100 persoa ano.[101]
As precaucións de carácter xeral nos ambientes sanitarios tamén se cre que son efectivas para diminuír o risco de adquirir o VIH.[102] O uso de drogas intravenosas é un importante factor de risco e as estratexias de "redución de danos" como os programas de entrega de xeringas dun só uso e a terapia de substitución de opioides (con metadona, por exemplo) parecen ser efectivas para facer decrecer os riscos.[103][104]
Post-exposición
[editar | editar a fonte]A administración de antirretrovirais de 48 a 72 horas despois da exposición a sangue VIH positivo ou secrecións xenitais denomínase profilaxe post-exposición.[105] O uso do axente zidovudina reduce á quinta parte o risco de infección polo VIH despois dunha ferida feita con agulla hipodérmica.[105] Recoméndase o tratamento despois dunha violación cando se sabe que o causante era VIH positivo, pero é controvertido cando non se coñece o seu estado con respecto ao VIH.[106] Os réximes actuais de tratamento usan tipicamente lopinavir/ritonavir e lamivudina/zidovudina ou emtricitabine/tenofovir e poden diminuír adicionalmente o risco.[105] A duración do tratamento é xeralmente de catro semanas[107] e está frecuentemente asociado a efectos adversos (a zidovudina nun 70% dos casos, con náuseas no 24%, fatiga no 22%, angustia emocional no 13%, e dores de cabeza no 9%).[30]
De nai a fillo
[editar | editar a fonte]Os programas para previr a transmisión vertical do VIH (de nais a fillos) poden reducir as taxas de transmisión un 92–99%.[55][103] Isto implica fundamentalmente o uso dunha combinación de medicamentos antivirais durante o embarazo e no meniño despois do nacemento e potencialmente inclúe a alimentación por biberón e non do peito materno.[55][108] Se a substitución do modo de alimentación é aceptable, realizable, alcanzable, sustentable, e segura (non en todas as partes do mundo o é), as nais deberían evitar dar o peito.[109] Se se está dando unha alimentación exclusivamente do peito materno, a administración de profilaxe antirretroviral prolongada ao neno diminúe o risco de transmisión.[110]
Vacinación
[editar | editar a fonte]Malia os moitos intentos de obter unha vacina contra o VIH, non hai ningunha vacina efectiva contra o VIH ou SIDA.[111] Un ensaio da vacina RV 144 publicado en 2009 encontrou unha redución parcial do risco de transmisión de aproximadamente o 30%, o que estimulou a esperanza entre a comunidade científica de que se poida conseguir unha vacina verdadeiramente efectiva no próximo futuro.[112] Están en marcha máis ensaios da vacina RV 144.[113][114]
Tratamento
[editar | editar a fonte]Non existe unha cura nin vacina efectiva contra o VIH/SIDA. O tratamento consiste nun tratamento ou "terapia antirretroviral de grande actividade" (TARGA[1] ou, en inglés, HAART) que fai máis lenta a progresión da enfermidade[115] e en 2010 máis de 6,6 millóns de persoas estaban seguindo esta terapia nos países de renda per cápita baixa ou media.[9] O tratamento tamén inclúe un tratamento preventivo e activo das infeccións oportunistas.
Terapia antiviral
[editar | editar a fonte]
As opcións actuais da terapia antirretroviral de grande actividade son as combinacións ("cócteles") de polo menos tres medicamentos que pertencen a dous tipos ou "clases" de axentes antirretrovirais.[116] Inicialmente o tratamento é normalmente un inhibidor da reversotranscriptase non nucleósido (NNRTI) xunto con dous inhibidores da reversotranscriptase análogos de nucleósidos (NRTIs).[116] Os NRTIs típicos son: zidovudina (AZT) ou tenofovir (TDF) e lamivudina (3TC) ou emtricitabina (FTC).[116] Utilízanse combinacións de axentes como os inhibidores da protease (PI) se o réxime de tratamento anterior perde eficacia.[116]
Debátese moito cando se debe empezar a terapia antirretroviral.[16][117] A OMS, as directrices europeas e as dos Estados Unidos recomendan o uso dos antirretrovirais en todos os adolescentes, adultos e mulleres preñadas infectados que teñan un reconto CD4 de menos de 350/μL ou nos que teñan síntomas significativos independentemente do valor do seu reconto CD4.[16][116] Esta recomendación está apoiada polo feito de que empezando o tratamento a ese nivel redúcese o risco de morte.[118] Ademais nos Estados Unidos de América isto recoméndase a todas as persoas infectadas polo VIH independentemente do seu reconto CD4 ou síntomas presentados, aínda que a recomendación faise con menos énfase para aqueles con recontos maiores ao mencionado valor.[119] A OMS tamén recomenda o tratamento naqueles que están coinfectados con tuberculose e nos que teñen hepatite B activa crónica.[116] Unha vez que se empeza o tratamento recoméndase que se continúe sen períodos de descanso ou "vacacións".[16] Moitas persoas son diagnosticadas bastante tempo despois do momento en que idealmente se debería comezar o tratamento.[16] O resultado desexado do tratamento é un reconto de ARN de VIH en plasma a longo prazo por debaixo de 50 copias/mL.[16] Recoméndase comprobar os niveis para determinar se o tratamento é efectivo inicialmente despois de catro semanas de iniciado, e unha vez que os niveis caen por debaixo de 50 copias/mL compróbase xeralmente cada tres ou seis meses.[16] Un control inadecuado considérase que é ter máis de 400 copias/mL.[16] Baseándose neses criterios o tratamento é efectivo en máis do 95% da xente durante o primeiro ano.[16]
Entre os beneficios deste tratamento están unha diminución do risco de progresión da SIDA e de morte.[120] No mundo desenvolvido o tratamento tamén mellora a saúde física e mental.[121] Con tratamento hai un 70% de redución no risco de ter tuberculose.[116] Beneficios adicionais son un decrecemento do risco de transmisión da doenza ás parellas sexuais e de nai a fillo.[116] A efectividade do tratamento depende en gran medida do seu seguimento rigoroso.[16] As razóns para non seguilo poden ser un escaso acceso á atención sanitaria,[122] falta de apoios sociais adecuados, enfermidades mentais e abuso de drogas.[123] A complexidade dos réximes de tratamento (debido o número de pílulas e as frecuentes doses que cómpre tomar) e os efectos adversos poden reducir tamén o nivel de seguimento do tratamento.[124] A pesar de que o custo dalgúns medicamentos é un importante factor,[125] en 2010 o 47% dos que o necesitarían estábano tomando nos países con rendas baixas ou medias[9] e a taxa de constancia no seguimento do réxime de tratamento é similar nos países de baixa renda e nos de alta.[126]
Os efectos secundarios adversos dependen do axente que se estea tomando.[127] Algúns que son relativamente comúns son: síndrome de lipodistrofia, dislipidemia, e diabetes mellitus especialmente cos inhibidores da protease.[11] Outros síntomas comúns son diarrea,[127][128] e un incremento do risco de enfermidades cardiovasculares.[129] Novos tratamentos recomendados están asociados con menos efectos adversos.[16] Certas medicacións poden estar asociadas con defectos conxénitos, polo que non son axeitados para mulleres que queren ter fillos.[16]
Os tratamentos recomendados para nenos son algo diferentes aos dos adultos. Nos países desenvolvidos, en 2010, o 23% dos nenos que tiñan necesidade de tratamento tiñan acceso a el.[130] A OMS recomenda o tratamento para todos os nenos de menos de doce meses de idade.[131][132] Nos Estados Unidos de América recoméndase para os que están entre un e cinco anos con recontos de ARN do VIH maiores de 100.000 copias/mL, e tamén naqueles de máis de cinco anos con recontos CD4 de menos de 500/μL.[131]
Infeccións oportunistas
[editar | editar a fonte]As medidas para previr as infeccións oportunistas son efectivas en moitas persoas con VIH/SIDA. Ademais de mellorar o estado da súa enfermidade polo VIH, o tratamento con antirretrovirais reduce o risco de desenvolver infeccións oportunistas adicionais.[127] A vacinación contra as hepatites A e B aconséllase a todas as persoas en risco de contraer o VIH antes de que puidesen chegar a ser infectados; porén, tamén se pode administrar despois da infección.[133] Nos nenos nacidos de nais VIH positivas recoméndase a profilaxe con trimethoprim/sulfametoxazol entre as catro e seis semanas de idade e cesar a alimentación do peito materno cando os recursos sanitarios son limitados.[130] Tamén se recomenda para previr a pneumonía por Pneumocystis ou PCP, causada polo lévedo Pneumocystis jirovecii (antes P. carinii), cando os recontos CD4 dunha persoa están por debaixo de 200 células/μL e nos que previamente tiveron PCP.[134] Ás persoas cunha inmunosupresión substancial tamén se lles aconsella unha terapia profiláctica contra a toxoplasmose e a meninxite por Cryptococcus.[135] O feito de tomar medidas preventivas axeitadas reduciu a frecuencia destas infeccións á metade entre 1992 e 1997.[136]
Medicina alternativa
[editar | editar a fonte]Moitas persoas usan medicinas alternativas para mellorar o seu estado no VIH/SIDA tomando suplementos nutricionais e outras substancias supostamente beneficiosas. Por exemplo, nos Estados Unidos de América aproximadamente o 60 % das persoas con VIH utilizan diversas formas desta medicina alternativa,[137] mesmo se a eficacia desas terapias non foi aínda claramente establecida.[138] Con respecto aos consellos dietéticos sobre a SIDA algunhas evidencias indican que se obteñen algúns beneficios coa suplementación da dieta con micronutrientes.[139] As evidencias sobre a suplementación con selenio son variadas con algunhas evidencias preliminares de que pode ser beneficiosa.[140] Hai tamén algunhas evidencias de que a suplementación con vitamina A nos nenos reduce a mortalidade e mellora o seu crecemento.[139] En África en mulleres preñadas e lactantes malnutridas unha suplementación con vitaminas mellorou os resultados para as nais e os nenos.[139] O consumo na dieta de micronutrientes nos niveis axeitados (dose diaria recomendada) por adultos infectados por VIH é recomendado pola OMS.[141][142] Pero a OMS afirma tamén que varios estudos indican que a suplementación con vitamina A, cinc, e ferro pode producir efectos adversos en adultos VIH positivos.[142] Non hai evidencias dabondo que apoien o uso de medicinas de herboristería nesta doenza.[143]
Prognóstico
[editar | editar a fonte]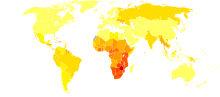
O VIH/SIDA converteuse nunha doenza crónica en vez dunha doenza aguda mortal en moitas áreas do mundo.[144] O prognóstico varía en cada persoa, e tanto o reconto CD4 coma a carga viral son útiles para predicir os resultados.[15] Sen tratamento, o tempo de supervivencia medio despois da infección por VIH estímase entre 9 e 11 anos, dependendo do subtipo de VIH.[145] Despois do diagnóstico de SIDA, se non é posible dispoñer de tratamento, a supervivencia é de só entre 6 e 19 meses.[146][147] A terapia antirretroviral de grande actividade e unha axeitada prevención das infeccións oportunistas reducen as taxas de mortalidade nun 80%, e elevan a esperanza de vida para un adulto xove acabado de diagnosticar a 20–50 anos.[144][148][149] Isto é entre dous terzos[148] e case o da poboación xeral.[16][150] Se o tratamento empeza máis tarde no curso da infección, o prognóstico xa non é tan bo:[16] por exemplo, se o tratamento empeza inmediatamente despois do diagnóstico de SIDA, a esperanza de vida é ~10–40 anos.[16][144] Sen tratamento, a metade dos nenos nados co VIH morren antes de cumpriren os dous anos.[130]
A causa principal de morte por VIH/SIDA son as infeccións oportunistas e o cancro, que son o resultado frecuente da insuficiencia progresiva do sistema inmunitario.[136][151] O risco de cancro parece incrementarse unha vez que os recontos CD4 están por debaixo de 500/μL.[16] A taxa de progresión de enfermidades clínicas varía moito entre individuos e está afectada por varios factores como a susceptibilidade da persoa e a súa función inmunitaria;[152] o seu acceso a coidados médicos, a presenza de coinfeccións;[146][153] e a cepa ou cepas concretas do virus que estean implicadas.[154][155]
A coinfección con tuberculose é unha das principais causas de enfermidade e morte nos casos de VIH/SIDA, e está presente nun terzo de todas as persoas infectadas, causando o 25% das mortes relacionadas co VIH.[156] De feito, o VIH é un dos factores de risco máis importantes para a tuberculose.[157] A hepatite C é outra coinfección moi común na que cada unha das dúas enfermidades acelera a progresión da outra.[158] Os dous cancros máis comúns asociados co VIH/SIDA son o sarcoma de Kaposi e o linfoma non de Hodgkin relacionado coa SIDA.[151]
Mesmo con tratamento antirretroviral, a longo prazo as persoas infectadas polo VIH poden experimentar trastornos neurocognitivos,[159] osteoporose,[160] neuropatías,[161] cancros,[162][163] nefropatía,[164] e enfermidades cardiovasculares.[128] Non está claro se estas condicións resultan da infección por VIH como tal ou son efectos adversos do tratamento.
Epidemioloxía
[editar | editar a fonte]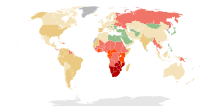
O VIH/SIDA é unha pandemia global.[166] En 2010, aproximadamente 34 millóns de persoas tiñan o VIH en todo o mundo.[9] Destes aproximadamente 16,8 millóns son mulleres e 3,4 millóns son de menos de 15 anos de idade.[9] Causou aproximadamente 1,8 millóns de mortes en 2010, o que significa que as mortes foron diminuíndo desde o pico de 2,2 millóns acadado en 2005.[9] En 2012 había xa uns 35,3 millóns de persoas infectadas polo VIH no mundo, e ese ano os casos de novas infeccións foron 2,3 millóns.[167] En 2013 o número de mortes no mundo foi duns 1,34 millóns.[9][167][168]
A África subsahariana é a rexión do mundo máis afectada. En 2010, estimábase que se concentraba alí o 68% (22,9 millóns de persoas) de todos os casos de VIH do mundo e o 66% de todas as mortes (1,2 millóns).[169] Isto significa que aproximadamente o 5% da poboación adulta está infectada[170] e crese que é a causa do 10% de todas as mortes infantís.[171] As mulleres supoñen o 60% dos casos, o cal é unha gran diferenza con respecto a outras rexións.[169] Suráfrica ten as cifras máis altas do mundo de poboación con VIH con 5,9 millóns.[169] A esperanza de vida caeu nos países máis afectados por culpa do VIH/SIDA; por exemplo, en 2006 estimábase que esta caera de 65 anos a 35 en Botswana.[10] A transmisión de nai a fillo, en 2013, en Botswana e Suráfrica diminuíra a menos do 5% e houbo unha mellora tamén en moitos outros países africanos debido a un maior acceso á terapia antirretroviral.[172]
O sur e sueste de Asia é a segunda rexión máis afectada; en 2010 esta rexión tiña uns 4 millóns de casos ou o 12% mundial das persoas con VIH, o que orixinou uns 250.000 falecementos.[170] Aproximadamente o 2,4 millóns destes casos están na India.[169]
En 2008 nos Estados Unidos de América aproximadamente 1,2 millóns de persoas vivían con VIH, e houbera 17.500 mortes relacionadas. Os CDC estimaban que en 2008 o 20% dos norteamericanos infectados non sabían que estaban infectados.[173] No Reino Unido en 2009 houbo aproximadamente 86.500 casos, que deron lugar a 516 falecementos.[174] No Canadá en 2008 houbo uns 65.000 casos que causaron 53 mortes.[175] A prevalencia é menor no Oriente Próximo e Norte de África co 0,1% ou menos, o leste de Asia ten o 0,1% e a Europa Occidental e Central ten o 0,2%.[170]
Entre o recoñecemento da SIDA como enfermidade en 1981 e o ano 2009 houbo no mundo case 30 millóns de mortos por esta causa.[8]
A SIDA en Galicia
[editar | editar a fonte]Desde que se detectou o primeiro caso de SIDA en Galicia en 1984 a evolución da epidemia no país foi moi cambiante en canto ao número de infectados, casos de SIDA e vías de infección. Nos datos que se ofrecen, procedentes de informes da Consellaría de Sanidade,[1] cómpre distinguir entre o número de casos nun ano, o número de casos acumulado nun período, e a taxa de incidencia (casos por millón de habitantes). Segundo se indique, fálase de casos de SIDA ou de casos de persoas infectadas por VIH. En Galicia, o primeiro caso diagnosticado foi un home de 24 anos que ingresou no Complexo Hospitalario Universitario A Coruña o 4 de decembro de 1984 e morreu no verán seguinte [176]. Os primeiros casos debéronse a infeccións por VIH-1, que son as maioritarias. O primeiro caso de infección por VIH-2 en Galicia (e en todo o Estado español) deuse en 1990 nun mariñeiro que estivera traballando en África.
Período 1984-2010
[editar | editar a fonte]
O primeiro caso de SIDA en Galicia diagnosticouse en 1984 e desde ese ano ata 1996 a incidencia aumenta rapidamente, chegando ata 131 casos por millón de habitantes (total 358 casos), para a partir dese ano experimentar un importante descenso cunha taxa de incidencia estabilizada en arredor de 40 casos por millón de habitantes (e nos últimos anos inferior), o cal quere dicir que deron bastante bo resultado as medidas de prevención e de tratamento retroviral.[1]
En total desde 1983 ata o 31 de decembro de 2010 houbo 3.887 casos de SIDA acumulados (incluíndo os de falecidos). A provincia con maior número de casos acumulados nese período foi A Coruña (1.623 casos acumulados), e a de maiores taxas de incidencia acumuladas foi Pontevedra (1.654 casos por millón acumulados). Nos casos acumulados o sexo maioritario é o masculino (77,2%). En canto á idade, no tramo entre os 20-44 anos acumulábase o 86% dos casos.[1]
En canto ao modo de transmisión nese período o 62,6% dos casos está asociado ao consumo de drogas intravenosas, que foi a forma de transmisión maioritaria nos primeiros anos, pero que descendeu notablemente desde 1997 e nos últimos anos foi superada pola transmisión heterosexual. A transmisión heterosexual é a segunda forma maioritaria de transmisión nese período cun 21,4% cun claro aumento nos últimos anos. A terceira vía de contaxio foron as relacións homosexuais entre homes, que tivo unha evolución irregular no tempo, pero que a comezos do século XXI tivo un aumento chegando ao 21 % dos casos de SIDA en homes, aínda que sempre estivo por debaixo da vía heterosexual agás no período 1988-1990.[1]
Nos casos acumulados a enfermidade diagnóstica de SIDA máis común foi a tuberculose extrapulmonar (18%), seguida da pneumonía por Pneumocystis (16%) e a tuberculose pulmonar (14%).[1]
En canto ao intervalo entre o diagnóstico como VIH positivo e o de caso de SIDA, este era curto nos primeiros anos do período, é dicir, os pacientes non se decataban que estaban infectados case ata que empezaban a ter síntomas de SIDA, pero isto mellorou desde mediados da década de 1990, e aínda así nos últimos anos arredor dunha terceira parte dos afectados chega á fase de SIDA sen saber (ou sabéndoo só meses antes) que estaba infectada. Tendo en conta o importante que é empezar unha terapia antirretroviral canto antes, isto indica o importante que é facer as probas de detección do VIH o máis precozmente posible.[1]
De 1984 a 2008 morreran 2.678 persoas por causa da SIDA en Galicia; a cifra descendeu a parir de 1996 e despois estabilizouse en menos de 100 mortes anuais. Afectou moito máis a homes (taxa de 17,5 mortes por millón de habitantes) que a mulleres (taxa do 4,4).[1]
En canto ao país de orixe, os estranxeiros con SIDA en Galicia ata 1988 eran só o 2%, pero despois esa cifra foi aumentando, de modo que entre 2001-2010 eran xa o 10,2%.[1]
- Período 2004-2010
Ademais da visión histórica de conxunto, é interesante ver tamén cal foi a situación especificamente nos últimos anos, xa que algunhas características epidemiolóxicas deste período son distintas das do período anterior. No período 2004-2010 houbo 612 casos de SIDA, e 1.432 persoas deron positivo nas probas de detección do VIH. As taxas de infección son inferiores ás do Estado español (74 infectados por millón de habitantes en Galicia fronte a 91 en España) e tamén as de SIDA.[1]
Nestes últimos anos a vía de transmisión máis frecuente son as relacións heterosexuais sen protección (41%), seguida das relacións homosexuais entre homes (31% na poboación, pero contando só os homes é a vía maioritaria: 40%), e o asociado ao uso de drogas intravenosas (23%). Segue habendo un 46% de diagnósticos tardíos (e arredor dunha terceira parte dos casos só coñeceron que estaban infectados ao mesmo tempo ou case ao mesmo tempo que o diagnóstico de SIDA).[1]
Historia
[editar | editar a fonte]Descubrimento
[editar | editar a fonte]

A SIDA foi observada clinicamente por primeira vez en 1981 nos Estados Unidos de América.[177] Os casos iniciais detectáronse nun conxunto de drogadictos por vía intravenosa e homes gais nos que non se coñecía a causa da deterioración da inmunidade que presentaban, e mostraban síntomas de pneumonía por Pneumocystis carinii (hoxe chamado P. jirovecii), unha infección oportunista rara que se sabía que aparecía en persoas co sistema inmunitario comprometido.[178] Pouco despois, outros homes gais desenvolveron o que ata entón era un raro cancro de pel chamado sarcoma de Kaposi.[179][180] Apareceron despois moitos máis casos da pneumonía por Pneunocystis e de sarcoma de Kaposi, o que alertou os Centros para o Control e Prevención de Enfermidades dos Estados Unidos (CDC), que formaron un equipo para monitorizar a epidemia.[181]
Ao principio, o CDC non lle deu un nome oficial á doenza, e xeralmente referíanse a ela polos nomes das enfermidades que estaban asociadas con ela, por exemplo, linfadenopatía, a doenza pola cal os descubridores do VIH lle deron nome ao virus inicialmente.[182][183] Tamén usaron a denominación Sarcoma de Kaposi e Infeccións Oportunistas, o nome co cal se creara o equipo especial do CDC en 1981.[184] Na prensa xeral acuñouse o termo GRID (gay-related immune deficiency, inmunodeficiencia relacionada cos gais).[185] O CDC, na procura dun nome para a doenza, e tendo en conta as comunidades infectadas denominouna “enfermidade dos 4H”, xa que parecía que só afectaba a catro grupos que empezaban por hache: haitianos, homosexuais, hemofílicos, e usuarios de heroína.[186] Porén, unha vez que se determinou que a SIDA non afectaba só á comunidade gai,[184] quedaba claro que o termo GRID era incorrecto e introduciuse a denominación SIDA nunha xuntanza en xullo de 1982.[187] En setembro de 1982 o CDC empezou a usar o nome SIDA.[188]
En 1983, dous grupos de investigación por separado liderados por Robert Gallo e Luc Montagnier declararon independentemente que os pacientes de SIDA podían estar a sufrir unha infección por un novo retrovirus, e publicaron os seus descubrimentos no mesmo número da revista Science.[189][190] Gallo afirmou que un virus que illara o seu grupo dun paciente de SIDA era sorprendentemente similar en estrutura a outros virus T linfotrópicos humanos (HTLVs) que o seu grupo fora o primeiro en illar. O grupo de Gallo chamou o seu novo virus illado HTLV-III. Ao mesmo tempo, o grupo de Montagnier illou un virus dun paciente que presentaba inflamación dos ganglios linfáticos do pescozo e debilidade física, que son dous síntomas clásicos da SIDA. Contradicindo os informes do grupo de Gallo, Montagnier e os seus colegas mostraron que as proteínas internas do virus eran inmunoloxicamente diferentes das do HTLV-I. O grupo de Montagnier denominou o seu novo virus illado virus asociado á linfadenopatía (LAV).[181] Como estes dous virus se viu que eran o mesmo, en 1986, o LAV e o HTLV-III foron renomeados como VIH (en inglés HIV).[191]
Orixe
[editar | editar a fonte]Tanto o VIH-1 coma o VIH-2 crese que se orixinaron en primates non humanos da área de África centro-occidental e que foron transferidos aos humanos a inicios do século XX.[6] O VIH-1 parece que se orixinou no sur do Camerún por unha evolución do SIV(cpz), un virus da inmunodeficiencia simia (SIV) que infecta aos chimpancés salvaxes da subespecie Pan troglodytes troglodytes.[192][193] O parente máis próximo do VIH-2 é o SIV(smm), un virus do mono mangabey Cercocebus atys atys, un mono do Vello Mundo que vive nas zonas costeiras de África occidental (desde o sur do Senegal ao oeste de Costa do Marfil).[66] Os monos do Novo Mundo como os do xénero Aotus son resistentes á infección polo VIH-1, posiblemente porque presentan unha fusión de dous xenes para a resistencia viral.[194] Pénsase que o VIH-1 saltou a barreira entre especies en tres ocasións distintas, dando lugar a tres grupos de virus, M, N, e O (ver subtipos do VIH).[195]

Hai evidencias de que os humanos que participaban nas actividades de caza e comercialización de caza salvaxe (cazadores e vendedores), adquirían con frecuencia o SIV.[196] Porén, o SIV é un virus feble, que é normalmente suprimido pola sistema inmunitario humano en poucas semanas. Crese que cómpren varias transmisións do virus de individuo a individuo en rápida sucesión para darlle ao virus SIV tempo dabondo para mutar ao VIH.[197] Ademais, debido á súa relativamente baixa taxa de transmisión de persoa a persoa, o SIV só se pode espallar a través da poboación en presenza dun ou máis canais de transmisión de alto risco, que se cre non se daban en África antes do século XX.
Os canais de transmisión de alto risco específicos propostos, que permitiron ao virus adaptarse aos humanos e espallarse na poboación, dependen do tempo en que se considere que se produciu o paso do virus de animal a humano. Os estudos xenéticos do virus suxiren que o antecesor común máis recente do VIH-1 do grupo M data de arredor de 1910.[198] Os que propoñen esta data ligan a epidemia de VIH coa emerxencia do colonialismo e o crecemento das grandes cidades africanas, o que orixinou cambios sociais, como un alto grao de promiscuidade sexual e unha extensión da prostitución, acompañada pola alta frecuencia de úlceras xenitais (como as causadas pola sífilis) nas cidades coloniais nacentes.[199] Mentres que as taxas de transmisión do VIH durante as relacións sexuais vaxinais son baixas en circunstancias normais, multiplícanse se un membro da parella sofre unha enfermidade de transmisión sexual que causa úlceras xenitais. Nas cidades coloniais do 1900 había unha alta prevalencia de prostitución e úlceras xenitais, ata o punto de que, en 1928, se cre que un 45% das mulleres residentes no leste de Kinshasa se dedicaban á prostitución, e, en 1933, arredor do 15% de todos os residentes desa cidade tiñan sífilis.[199]
Nesa mesma liña, un recente estudo estatístico realizado por Nuno R. Faria e outros investigadores, entre eles David Posada, da Universidade de Vigo, considera que o virus da SIDA pasou dos chimpancés ao home ao manipular carne de caza deses animais a principios do século XX, e chegou á zona de Kinshasa arredor de 1920, e nas décadas seguintes foron producíndose diversos cambios que favoreceron a propagación do subtipo M, como o crecemento urbano, o aumento das viaxes en ferrocarril e cambios no comercio sexual, e as campañas de vacinación con xeringas sen esterilizar. A partir de 1960 o virus estendeuse por todo o país e por outros países africanos e, finalmente, por todo o mundo. Os investigadores conclúen que os cambios sociais e económicos, e non tanto os cambios xenéticos no virus, foron os factores que determinaron a extensión da epidemia.[200][201]
Unha visión alternativa mantén que prácticas médicas pouco seguras que se levaron a cabo en África despois da segunda guerra mundial, como a reutilización de xeringas non estériles para un só uso durante as campañas de vacinación en masa, e campañas de tratamentos antimalaria e con antibióticos, foron o vector inicial que permitiu que o virus se adaptase aos humanos e se espallase.[197][202][203]
O primeiro caso ben documentado de VIH en humanos data de 1959 no Congo.[204] O virus podía estar presente nos Estados Unidos de América xa en 1966,[205] pero a gran maioría das infeccións que ocorreron fóra da África subsahariana (incluíndo os Estados Unidos de América) poden ser rastreadas a un só individuo que foi infectado co VIH en Haití e que trouxo a infección aos Estados Unidos de América arredor de 1969.[206] A epidemia estendeuse despois rapidamente entre os grupos con prácticas de alto risco, inicialmente de homes que tiñan sexo con outros homes.
Sociedade e cultura
[editar | editar a fonte]Estigma e discriminación
[editar | editar a fonte]O estigma de ter SIDA existe no mundo en diferentes formas, como a exclusión social, evitación ou discriminación; probas obrigatorias do VIH sen previo consentimento ou sen confidencialidade; violencia contra os individuos infectados; e a corentena de individuos infectados polo VIH.[207] Todo isto a pesar de que o virus só se contaxia por unhas vías moi concretas e non por unha convivencia normal. O medo á violencia ou marxinación relacionada co estigma fai que moita xente non se faga as probas do VIH, inicie tarde o seu tratamento e perpetúe a transmisión do VIH a outras persoas.[208]
A miúdo o estigma da SIDA exprésase en conxunción con outros estigmas, especialmente os asociados coa homosexualidade, bisexualidade, promiscuidade, prostitución, e consumo de drogas.[209]
Impacto económico
[editar | editar a fonte]
O VIH/SIDA afecta á economía das persoas e dos países.[171] O Produto Interior Bruto (PIB) da maioría dos países afectados descendeu debido á falta de capital humano causada pola SIDA.[171][210] Sen unha axeitada nutrición, nin coidados médicos e medicinas, gran cantidade de persoas morren polas complicacións causadas pola SIDA. As persoas afectadas non só non poden traballar, senón que tamén requiren coidados médicos significativos. Estímase que en 2007 12 millóns de persoas quedaron orfas por causa da SIDA.[171] Moitos quedan ao coidado dos seus avós xa vellos.[211]
Como afecta principalmente a adultos mozos, a SIDA reduce a poboación que paga impostos, á súa vez reducindo os ingresos dos gobernos para investir en educación e servizos sanitarios xerais (á vez que ese gasto se debe aumentar en atención sanitaria, coidado de orfos, formación do novos traballadores en substitución dos desaparecidos), todo o cal reduce o crecemento da economía.[211]
A nivel doméstico, a SIDA causa perdas de ingresos e un incremento do gasto en coidados sanitarios. Un estudo en Costa do Marfil encontrou que nos fogares con algún paciente de VIH/SIDA, os gastos médicos eran dúas veces superiores aos doutros fogares.[212]
Relixión e SIDA
[editar | editar a fonte]A actitude das confesións relixiosas ante a SIDA foi moi controvertida nos últimos vinte anos, principalmente porque algunhas autoridades relixiosas declararon publicamente a súa oposición ao uso de condóns como medio de prevención.[213][214] A estratexia dalgunhas relixións para previr a SIDA, segundo as argumentacións do informe para a saúde americana do experto Matthew Hanley titulado A Igrexa Católica e a crise global de SIDA baséase en que cómpren cambios culturais como volver facer énfase na fidelidade dentro do matrimonio e a abstinencia sexual fóra del.[214]
Algunhas organizacións relixiosas afirmaron que a oración cura o VIH/SIDA. En 2011, a BBC informou de que varias igrexas de Londres afirmaban que rezar curaba a SIDA, e o Centro para o Estudo da Saúde Sexual e VIH situado en Hackney (Londres) informou de que varias persoas deixaran de tomar a súa medicación, ás veces polo consello directo do seu pastor, o que orixinou certo número de falecementos.[215] A Igrexa Sinagoga de Todas as Nacións anunciaba unha "auga de unción" para prometer unha curación por Deus, aínda que o grupo negou que aconsellase á xente parar de tomar a medicación.[215]
Negacionismo, conspiracións e conceptos errados
[editar | editar a fonte]Un pequeno grupo de persoas continúa a discutir a conexión entre o VIH e a SIDA,[216] ou mesmo a existencia do propio VIH, ou a validez das probas de detección do VIH e os seus métodos de tratamento.[217][218] Estas posturas coñécense como negacionismo da SIDA e foron examinadas e rexeitadas pola comunidade científica.[219] Porén, tiveron un impacto significativo en certos sectores da opinión pública ou mesmo en política, como ocorreu en Suráfrica, onde a posición gobernamental adoptou o negacionismo da SIDA (entre 1999–2005) que foi responsable da resposta ineficaz que se lle deu á epidemia de SIDA nese país (hoxe Suráfrica é o país do mundo con máis casos de VIH/SIDA), e á cal se culpou de centos de miles de infeccións e mortes polo VIH que se puideron ter evitado.[220][221][222] A operación INFEKTION foi unha operación soviética a escala mundial para estender a información de que os Estados Unidos de América crearan o VIH/SIDA. As enquisas indican que unha cantidade significativa de persoas crían e seguen a crer nesas informacións.[223]
Hai moitos conceptos errados sobre o VIH e a SIDA. Tres dos máis comúns son que a SIDA pode transmitirse por un contacto casual normal, que as relacións sexuais cunha virxe curan a SIDA, e que o VIH só pode infectar a homes homosexuais e usuarios de drogas. Outros conceptos errados son que calquera relación sexual anal entre dous homes gais non infectados pode orixinar unha infección do VIH, e que os debates abertos sobre a homosexualidade e a SIDA nas escolas levan a un aumento da homosexualidade e a SIDA.[224][225]
Investigación
[editar | editar a fonte]A investigación sobre o VIH/SIDA inclúe todas as investigacións médicas que intentan previr, tratar, ou curar o VIH/SIDA xunto coa investigación fundamental sobre a natureza do VIH como axente infeccioso e da SIDA como enfermidade causada polo VIH.
Moitos gobernos e institucións de investigación participan na investigación sobre o VIH/SIDA e en proporcionar información en campos como a educación sexual, e o desenvolvemento de fármacos, como microbicidas, vacinas para o VIH, e antirretrovirais, a profilaxe pre-exposición e a circuncisión e VIH.
Notas
[editar | editar a fonte]- ↑ 1,00 1,01 1,02 1,03 1,04 1,05 1,06 1,07 1,08 1,09 1,10 1,11 1,12 Informe VIH-sida en Galicia (PDF) (Informe) (en castelán). Xunta de Galicia. Consellería de Sanidade.
- ↑ Definicións no Dicionario da Real Academia Galega e no Portal das Palabras para sida.
- ↑ Sepkowitz KA (2001). "AIDS—the first 20 years". N. Engl. J. Med. 344 (23): 1764–72. PMID 11396444. doi:10.1056/NEJM200106073442306.
- ↑ 4,00 4,01 4,02 4,03 4,04 4,05 4,06 4,07 4,08 4,09 Markowitz, edited by William N. Rom ; associate editor, Steven B. (2007). Environmental and occupational medicine (4th ed.). Philadelphia: Wolters Kluwer/Lippincott Williams & Wilkins. p. 745. ISBN 978-0-7817-6299-1.
- ↑ "HIV and Its Transmission". Centers for Disease Control and Prevention. 2003. Arquivado dende o orixinal o 04 de febreiro de 2005. Consultado o 23 de maio de 2006.
- ↑ 6,0 6,1 Sharp, PM; Hahn, BH (2011 Sep). "Origins of HIV and the AIDS Pandemic". Cold Spring Harbor perspectives in medicine 1 (1): a006841. PMC 3234451. PMID 22229120. doi:10.1101/cshperspect.a006841.
- ↑ Gallo RC (2006). "A reflection on HIV/AIDS research after 25 years". Retrovirology 3: 72. PMC 1629027. PMID 17054781. doi:10.1186/1742-4690-3-72.
- ↑ 8,0 8,1 "Global Report Fact Sheet" (PDF). UNAIDS. 2010. Arquivado dende o orixinal (PDF) o 19 de marzo de 2013. Consultado o 29 de xuño de 2013.
- ↑ 9,0 9,1 9,2 9,3 9,4 9,5 9,6 (UNAIDS 2011, pp. 1–10)
- ↑ 10,0 10,1 Kallings LO (2008). "The first postmodern pandemic: 25 years of HIV/AIDS". J Intern Med 263 (3): 218–43. PMID 18205765. doi:10.1111/j.1365-2796.2007.01910.x. Arquivado dende o orixinal o 08 de decembro de 2018. Consultado o 29 de xuño de 2013.(subscription required)
- ↑ 11,0 11,1 11,2 11,3 11,4 11,5 Mandell, Bennett, and Dolan (2010). Chapter 121.
- ↑ 12,0 12,1 12,2 "Stages of HIV". U.S. Department of Health & Human Services. decembro de 2010. Arquivado dende o orixinal o 13 de maio de 2012. Consultado o 13 de xuño de 2012.
- ↑ 13,00 13,01 13,02 13,03 13,04 13,05 13,06 13,07 13,08 13,09 13,10 13,11 13,12 13,13 13,14 13,15 WHO case definitions of HIV for surveillance and revised clinical staging and immunological classification of HIV-related disease in adults and children. (PDF). Geneva: World Health Organization. 2007. pp. 6–16. ISBN 978-92-4-159562-9.
- ↑ Diseases and disorders. Tarrytown, NY: Marshall Cavendish. 2008. p. 25. ISBN 978-0-7614-7771-6.
- ↑ 15,00 15,01 15,02 15,03 15,04 15,05 15,06 15,07 15,08 15,09 15,10 15,11 15,12 15,13 Mandell, Bennett, and Dolan (2010). Chapter 118.
- ↑ 16,00 16,01 16,02 16,03 16,04 16,05 16,06 16,07 16,08 16,09 16,10 16,11 16,12 16,13 16,14 16,15 16,16 16,17 16,18 Vogel, M; Schwarze-Zander, C; Wasmuth, JC; Spengler, U; Sauerbruch, T; Rockstroh, JK (2010 Jul). "The treatment of patients with HIV". Deutsches Ärzteblatt international 107 (28–29): 507–15; quiz 516. PMC 2915483. PMID 20703338. doi:10.3238/arztebl.2010.0507.
- ↑ Evian, Clive (2006). Primary HIV/AIDS care: a practical guide for primary health care personnel in a clinical and supportive setting (Updated 4th ed.). Houghton [South Africa]: Jacana. p. 29. ISBN 978-1-77009-198-6.
- ↑ J. W. A. J. Reeders; P. C. Goodman (ed.). With contributions by J. Bedford (2001). Radiology of AIDS. Berlin [u.a.]: Springer. p. 19. ISBN 978-3-540-66510-6.
- ↑ Elliott, Tom (2012). Lecture Notes: Medical Microbiology and Infection. John Wiley & Sons. p. 273. ISBN 978-1-118-37226-5.
- ↑ 20,0 20,1 Blankson, JN (2010 Mar). "Control of HIV-1 replication in elite suppressors". Discovery medicine 9 (46): 261–6. PMID 20350494.
- ↑ Walker, BD (2007 Aug–Sep). "Elite control of HIV Infection: implications for vaccines and treatment.". Topics in HIV medicine : a publication of the International AIDS Society, USA 15 (4): 134–6. PMID 17720999.
- ↑ Holmes CB, Losina E, Walensky RP, Yazdanpanah Y, Freedberg KA (2003). "Review of human immunodeficiency virus type 1-related opportunistic infections in sub-Saharan Africa". Clin. Infect. Dis. 36 (5): 656–662. PMID 12594648. doi:10.1086/367655.
- ↑ Chu, C; Selwyn, PA (2011-02-15). "Complications of HIV infection: a systems-based approach". American family physician 83 (4): 395–406. PMID 21322514.
- ↑ 24,0 24,1 24,2 24,3 Mandell, Bennett, and Dolan (2010). Chapter 169.
- ↑ "AIDS". MedlinePlus. A.D.A.M. Consultado o 14 de xuño de 2012.
- ↑ Sestak K (2005). "Chronic diarrhea and AIDS: insights into studies with non-human primates". Curr. HIV Res. 3 (3): 199–205. PMID 16022653. doi:10.2174/1570162054368084.
- ↑ Murray ED, Buttner N, Price BH (2012). "Depression and Psychosis in Neurological Practice". En Bradley WG, Daroff RB, Fenichel GM, Jankovic J. Bradley's Neurology in Clinical Practice: Expert Consult - Online and Print, 6e (Bradley, Neurology in Clinical Practice e-dition 2v Set) 1 (6th ed.). Philadelphia, PA: Elsevier/Saunders. p. 101. ISBN 1-4377-0434-4.
- ↑ 28,0 28,1 Smith, DK; Grohskopf, LA; Black, RJ; Auerbach, JD; et al. (2005 Jan 21). "Antiretroviral postexposure prophylaxis after sexual, injection-drug use, or other nonoccupational exposure to HIV in the United States: recommendations from the U.S. Department of Health and Human Services.". MMWR. Recommendations and reports : Morbidity and mortality weekly report. Recommendations and reports / Centers for Disease Control 54 (RR-2): 1–20. PMID 15660015.
- ↑ Coovadia H (2004). "Antiretroviral agents—how best to protect infants from HIV and save their mothers from AIDS". N. Engl. J. Med. 351 (3): 289–292. PMID 15247337. doi:10.1056/NEJMe048128.
- ↑ 30,0 30,1 30,2 30,3 Kripke, C (1 de agosto de 2007). "Antiretroviral prophylaxis for occupational exposure to HIV". American family physician 76 (3): 375–6. PMID 17708137.
- ↑ 31,0 31,1 31,2 31,3 Dosekun, O; Fox, J (2010 Jul). "An overview of the relative risks of different sexual behaviours on HIV transmission.". Current opinion in HIV and AIDS 5 (4): 291–7. PMID 20543603. doi:10.1097/COH.0b013e32833a88a3.
- ↑ Cunha, Burke (2012). Antibiotic Essentials 2012 (11 ed.). Jones & Bartlett Publishers. p. 303. ISBN 9781449693831.
- ↑ 33,0 33,1 Boily, MC; Baggaley, RF; Wang, L; Masse, B; White, RG; Hayes, RJ; Alary, M (2009 Feb). "Heterosexual risk of HIV-1 infection per sexual act: systematic review and meta-analysis of observational studies.". The Lancet infectious diseases 9 (2): 118–29. PMID 19179227. doi:10.1016/S1473-3099(09)70021-0.
- ↑ Baggaley, RF; White, RG; Boily, MC (2008 Dec). "Systematic review of orogenital HIV-1 transmission probabilities.". International Journal of Epidemiology 37 (6): 1255–65. PMC 2638872. PMID 18664564. doi:10.1093/ije/dyn151.
- ↑ van der Kuyl, AC; Cornelissen, M (2007-09-24). "Identifying HIV-1 dual infections". Retrovirology 4: 67. PMC 2045676. PMID 17892568. doi:10.1186/1742-4690-4-67.
- ↑ 36,0 36,1 "HIV in the United States: An Overview". Center for Disease Control and Prevention. marzo de 2012. Arquivado dende o orixinal o 01 de maio de 2013. Consultado o 29 de xuño de 2013.
- ↑ 37,0 37,1 37,2 37,3 37,4 37,5 37,6 Boily MC, Baggaley RF, Wang L, Masse B, White RG, Hayes RJ, Alary M (2009). "Heterosexual risk of HIV-1 infection per sexual act: systematic review and meta-analysis of observational studies". The Lancet Infectious Diseases 9 (2): 118–129. PMID 19179227. doi:10.1016/S1473-3099(09)70021-0.
- ↑ Beyrer, C; Baral, SD; van Griensven, F; Goodreau, SM; Chariyalertsak, S; Wirtz, AL; Brookmeyer, R (2012 Jul 28). "Global epidemiology of HIV infection in men who have sex with men.". Lancet 380 (9839): 367–77. PMID 22819660. doi:10.1016/S0140-6736(12)60821-6.
- ↑ Yu, M; Vajdy, M (2010 Aug). "Mucosal HIV transmission and vaccination strategies through oral compared with vaginal and rectal routes". Expert opinion on biological therapy 10 (8): 1181–95. PMC 2904634. PMID 20624114. doi:10.1517/14712598.2010.496776.
- ↑ Stürchler, Dieter A. (2006). Exposure a guide to sources of infections. Washington, DC: ASM Press. p. 544. ISBN 9781555813765.
- ↑ al.], edited by Richard Pattman ... [et (2010). Oxford handbook of genitourinary medicine, HIV, and sexual health (2nd ed. ed.). Oxford: Oxford University Press. p. 95. ISBN 9780199571666.
- ↑ 42,0 42,1 42,2 Dosekun, O; Fox, J (2010 Jul). "An overview of the relative risks of different sexual behaviours on HIV transmission". Current opinion in HIV and AIDS 5 (4): 291–7. PMID 20543603. doi:10.1097/COH.0b013e32833a88a3.
- ↑ 43,0 43,1 Ng, BE; Butler, LM; Horvath, T; Rutherford, GW (2011-03-16). Butler, Lisa M, ed. "Population-based biomedical sexually transmitted infection control interventions for reducing HIV infection". Cochrane database of systematic reviews (Online) (3): CD001220. PMID 21412869. doi:10.1002/14651858.CD001220.pub3.
- ↑ Anderson, J (2012 Feb). "Women and HIV: motherhood and more". Current opinion in infectious diseases 25 (1): 58–65. PMID 22156896. doi:10.1097/QCO.0b013e32834ef514.
- ↑ Kerrigan, Deanna (2012). The Global HIV Epidemics among Sex Workers. World Bank Publications. p. 1. ISBN 9780821397756.
- ↑ Aral, Sevgi (2013). The New Public Health and STD/HIV Prevention: Personal, Public and Health Systems Approaches. Springer. p. 120. ISBN 9781461445265.
- ↑ Klimas, N; Koneru, AO; Fletcher, MA (2008 Jun). "Overview of HIV". Psychosomatic Medicine 70 (5): 523–30. PMID 18541903. doi:10.1097/PSY.0b013e31817ae69f.
- ↑ Draughon, JE; Sheridan, DJ (2012). "Nonoccupational post exposure prophylaxis following sexual assault in industrialized low-HIV-prevalence countries: a review". Psychology, health & medicine 17 (2): 235–54. PMID 22372741. doi:10.1080/13548506.2011.579984.
- ↑ 49,0 49,1 Baggaley, RF; Boily, MC; White, RG; Alary, M (2006-04-04). "Risk of HIV-1 transmission for parenteral exposure and blood transfusion: a systematic review and meta-analysis". AIDS (Londres, Gran Bretaña) 20 (6): 805–12. PMID 16549963. doi:10.1097/01.aids.0000218543.46963.6d.
- ↑ (UNAIDS 2011, pp. 60–70)
- ↑ "Blood safety ... for too few". WHO. 2001. Arquivado dende o orixinal o 17 de xaneiro de 2005. Consultado o 17 de xaneiro de 2006.
- ↑ 52,0 52,1 52,2 Reid, SR (2009-08-28). "Injection drug use, unsafe medical injections, and HIV in Africa: a systematic review". Harm reduction journal 6: 24. PMC 2741434. PMID 19715601. doi:10.1186/1477-7517-6-24.
- ↑ 53,0 53,1 "Basic Information about HIV and AIDS". Center for Disease Control and Prevention. abril de 2012. Arquivado dende o orixinal o 13 de outubro de 2012. Consultado o 29 de xuño de 2013.
- ↑ "Why Mosquitoes Cannot Transmit AIDS [HIV virus]". Rci.rutgers.edu. Arquivado dende o orixinal o 29 de marzo de 2014. Consultado o 2010-07-28.
- ↑ 55,0 55,1 55,2 55,3 55,4 55,5 Coutsoudis, A; Kwaan, L; Thomson, M (2010 Oct). "Prevention of vertical transmission of HIV-1 in resource-limited settings". Expert review of anti-infective therapy 8 (10): 1163–75. PMID 20954881. doi:10.1586/eri.10.94.
- ↑ "Fluids of transmission". AIDS.gov. United States Department of Health and Human Services. 1 de novembro de 2011. Arquivado dende o orixinal o 03 de abril de 2013. Consultado o 14 de setembro de 2012.
- ↑ 57,0 57,1 Thorne, C; Newell, ML (2007 Jun). "HIV". Seminars in fetal & neonatal medicine 12 (3): 174–81. PMID 17321814. doi:10.1016/j.siny.2007.01.009.
- ↑ Alimonti JB, Ball TB, Fowke KR (2003). "Mechanisms of CD4+ T lymphocyte cell death in human immunodeficiency virus infection and AIDS". J. Gen. Virol. 84 (7): 1649–1661. PMID 12810858. doi:10.1099/vir.0.19110-0.
- ↑ International Committee on Taxonomy of Viruses (2002). "61.0.6. Lentivirus". National Institutes of Health. Arquivado dende o orixinal o 18 de abril de 2006. Consultado o 2012-06-25.
- ↑ International Committee on Taxonomy of Viruses (2002). "61. Retroviridae". National Institutes of Health. Arquivado dende o orixinal o 29 de xuño de 2006. Consultado o 2012-06-25.
- ↑ Lévy, J. A. (1993). "HIV pathogenesis and long-term survival". AIDS 7 (11): 1401–10. PMID 8280406. doi:10.1097/00002030-199311000-00001.
- ↑ Smith, Johanna A.; Daniel, René (Division of Infectious Diseases, Center for Human Virology, Thomas Jefferson University, Philadelphia) (2006). "Following the path of the virus: the exploitation of host DNA repair mechanisms by retroviruses". ACS Chem Biol 1 (4): 217–26. PMID 17163676. doi:10.1021/cb600131q.
- ↑ Martínez, edited by Miguel Angel (2010). RNA interference and viruses : current innovations and future trends. Norfolk: Caister Academic Press. p. 73. ISBN 9781904455561.
- ↑ Gerald B. Pier, ed. (2004). Immunology, infection, and immunity. Washington, D.C.: ASM Press. p. 550. ISBN 9781555812461.
- ↑ Gilbert, PB; et al. (28 de febreiro de 2003). "Comparison of HIV-1 and HIV-2 infectivity from a prospective cohort study in Senegal". Statistics in Medicine 22 (4): 573–593. PMID 12590415. doi:10.1002/sim.1342.
- ↑ 66,0 66,1 Reeves, J. D. and Doms, R. W (2002). "Human Immunodeficiency Virus Type 2". J. Gen. Virol. 83 (Pt 6): 1253–65. PMID 12029140. doi:10.1099/vir.0.18253-0.
- ↑ Piatak, M., Jr, Saag, M. S., Yang, L. C., Clark, S. J., Kappes, J. C., Luk, K. C., Hahn, B. H., Shaw, G. M. and Lifson, J.D. (1993). "High levels of HIV-1 in plasma during all stages of infection determined by competitive PCR". Science 259 (5102): 1749–1754. Bibcode:1993Sci...259.1749P. PMID 8096089. doi:10.1126/science.8096089.
- ↑ Pantaleo G, Demarest JF, Schacker T, Vaccarezza M, Cohen OJ, Daucher M, Graziosi C, Schnittman SS, Quinn TC, Shaw GM, Perrin L, Tambussi G, Lazzarin A, Sekaly RP, Soudeyns H, Corey L, Fauci AS. (1997). "The qualitative nature of the primary immune response to HIV infection is a prognosticator of disease progression independent of the initial level of plasma viremia". Proc Natl Acad Sci U S A. 94 (1): 254–258. Bibcode:1997PNAS...94..254P. PMC 19306. PMID 8990195. doi:10.1073/pnas.94.1.254.
- ↑ Guss DA (1994). "The acquired immune deficiency syndrome: an overview for the emergency physician, Part 1". J Emerg Med 12 (3): 375–84. PMID 8040596. doi:10.1016/0736-4679(94)90281-X.
- ↑ Hel Z, McGhee JR, Mestecky J (2006). "HIV infection: first battle decides the war". Trends Immunol. 27 (6): 274–81. PMID 16679064. doi:10.1016/j.it.2006.04.007.
- ↑ Arie J. Zuckerman et al. (eds) (2007). Principles and practice of clinical virology (6th ed.). Hoboken, N.J.: Wiley. p. 905. ISBN 978-0-470-51799-4.
- ↑ Mehandru S, Poles MA, Tenner-Racz K, Horowitz A, Hurley A, Hogan C, Boden D, Racz P, Markowitz M (2004). "Primary HIV-1 infection is associated with preferential depletion of CD4+ T cells from effector sites in the gastrointestinal tract". J. Exp. Med. 200 (6): 761–70. PMC 2211967. PMID 15365095. doi:10.1084/jem.20041196.
- ↑ Brenchley JM, Schacker TW, Ruff LE, Price DA, Taylor JH, Beilman GJ, Nguyen PL, Khoruts A, Larson M, Haase AT, Douek DC (2004). "CD4+ T cell depletion during all stages of HIV disease occurs predominantly in the gastrointestinal tract". J. Exp. Med. 200 (6): 749–59. PMC 2211962. PMID 15365096. doi:10.1084/jem.20040874.
- ↑ 74,0 74,1 editor, Julio Aliberti, (2011). Control of Innate and Adaptive Immune Responses During Infectious Diseases. New York, NY: Springer Verlag. p. 145. ISBN 978-1-4614-0483-5.
- ↑ Appay V, Sauce D (2008). "Immune activation and inflammation in HIV-1 infection: causes and consequences". J. Pathol. 214 (2): 231–41. PMID 18161758. doi:10.1002/path.2276.
- ↑ Brenchley JM, Price DA, Schacker TW, Asher TE, Silvestri G, Rao S, Kazzaz Z, Bornstein E, Lambotte O, Altmann D, Blazar BR, Rodriguez B, Teixeira-Johnson L, Landay A, Martin JN, Hecht FM, Picker LJ, Lederman MM, Deeks SG, Douek DC (2006). "Microbial translocation is a cause of systemic immune activation in chronic HIV infection". Nat. Med. 12 (12): 1365–71. PMID 17115046. doi:10.1038/nm1511.
- ↑ Moyer,, Virginia A. (2013). "Screening for HIV: U.S. Preventive Services Task Force Recommendation Statement". Annals of Internal Medicine. doi:10.7326/0003-4819-159-1-201307020-00645. Arquivado dende o orixinal o 05 de xullo de 2013. Consultado o 29 de xuño de 2013.
- ↑ 78,0 78,1 Kellerman, S; Essajee, S (2010 Jul 20). "HIV testing for children in resource-limited settings: what are we waiting for?". PLoS medicine 7 (7): e1000285. PMC 2907270. PMID 20652012. doi:10.1371/journal.pmed.1000285.
- ↑ 79,0 79,1 79,2 (UNAIDS 2011, pp. 70–80)
- ↑ 80,0 80,1 80,2 Schneider, E; Whitmore, S; Glynn, KM; Dominguez, K; Mitsch, A; McKenna, MT (2008-12-05). "Revised surveillance case definitions for HIV infection among adults, adolescents, and children aged <18 months and for HIV infection and AIDS among children aged 18 months to <13 years--United States, 2008". MMWR. Recommendations and reports : Morbidity and mortality weekly report. Recommendations and reports / Centers for Disease Control 57 (RR–10): 1–12. PMID 19052530.
- ↑ 81,0 81,1 Centers for Disease Control and Prevention, (CDC) (11 de abril de 2014). "Revised surveillance case definition for HIV infection--United States, 2014.". MMWR. Recommendations and reports : Morbidity and mortality weekly report. Recommendations and reports / Centers for Disease Control 63 (RR-03): 1–10. PMID 24717910.
- ↑ Crosby, R; Bounse, S (2012 Mar). "Condom effectiveness: where are we now?". Sexual health 9 (1): 10–7. PMID 22348628. doi:10.1071/SH11036.
- ↑ "Condom Facts and Figures". WHO. 2003. Consultado o 17 de xaneiro de 2006.
- ↑ Gallo, MF; Kilbourne-Brook, M; Coffey, PS (2012 Mar). "A review of the effectiveness and acceptability of the female condom for dual protection". Sexual health 9 (1): 18–26. PMID 22348629. doi:10.1071/SH11037.
- ↑ 85,0 85,1 Celum, C; Baeten, JM (2012 Feb). "Tenofovir-based pre-exposure prophylaxis for HIV prevention: evolving evidence". Current opinion in infectious diseases 25 (1): 51–7. PMC 3266126. PMID 22156901. doi:10.1097/QCO.0b013e32834ef5ef.
- ↑ Baptista, M; =Ramalho-Santos, J (2009-11-01). "Spermicides, microbicides and antiviral agents: recent advances in the development of novel multi-functional compounds". Mini reviews in medicinal chemistry 9 (13): 1556–67. PMID 20205637. doi:10.2174/138955709790361548.
- ↑ Siegfried, N; Muller, M; Deeks, JJ; Volmink, J (2009-04-15). Siegfried, Nandi, ed. "Male circumcision for prevention of heterosexual acquisition of HIV in men". Cochrane database of systematic reviews (Online) (2): CD003362. PMID 19370585. doi:10.1002/14651858.CD003362.pub2.
- ↑ "WHO and UNAIDS announce recommendations from expert consultation on male circumcision for HIV prevention". World Health Organization. Mar 28, 2007.
- ↑ Larke, N (27 de maio - 9 de xuño de 2010). "Male circumcision, HIV and sexually transmitted infections: a review". British journal of nursing (Mark Allen Publishing) 19 (10): 629–34. PMID 20622758.
- ↑ Eaton, L; Kalichman, SC (2009 Nov). "Behavioral aspects of male circumcision for the prevention of HIV infection". Current HIV/AIDS reports 6 (4): 187–93. PMID 19849961. doi:10.1007/s11904-009-0025-9.(subscription required)
- ↑ Kim, HH; Li, PS; Goldstein, M (2010 Nov). "Male circumcision: Africa and beyond?". Current opinion in urology 20 (6): 515–9. PMID 20844437. doi:10.1097/MOU.0b013e32833f1b21.
- ↑ Templeton, DJ; Millett, GA; Grulich, AE (2010 Feb). "Male circumcision to reduce the risk of HIV and sexually transmitted infections among men who have sex with men". Current opinion in infectious diseases 23 (1): 45–52. PMID 19935420. doi:10.1097/QCO.0b013e328334e54d.
- ↑ Wiysonge, CS.; Kongnyuy, EJ.; Shey, M.; Muula, AS.; Navti, OB.; Akl, EA.; Lo, YR. (2011). Wiysonge, Charles Shey, ed. "Male circumcision for prevention of homosexual acquisition of HIV in men". Cochrane Database Syst Rev (6): CD007496. PMID 21678366. doi:10.1002/14651858.CD007496.pub2.
- ↑ Eaton LA, Kalichman S (2007). "Risk compensation in HIV prevention: implications for vaccines, microbicides, and other biomedical HIV prevention technologies". Curr HIV/AIDS Rep 4 (4): 165–72. PMC 2937204. PMID 18366947. doi:10.1007/s11904-007-0024-7.
- ↑ Underhill K, Operario D, Montgomery P (2008). Operario, Don, ed. "Abstinence-only programs for HIV infection prevention in high-income countries". Cochrane Database of Systematic Reviews (4): CD005421. PMID 17943855. doi:10.1002/14651858.CD005421.pub2. Arquivado dende o orixinal o 25 de novembro de 2010. Consultado o 29 de xuño de 2013.
- ↑ Tolli, MV (2012-05-28). "Effectiveness of peer education interventions for HIV prevention, adolescent pregnancy prevention and sexual health promotion for young people: a systematic review of European studies". Health education research. PMID 22641791. doi:10.1093/her/cys055.
- ↑ Ljubojević, S; Lipozenčić, J (2010). "Sexually transmitted infections and adolescence". Acta dermatovenerologica Croatica : ADC 18 (4): 305–10. PMID 21251451.
- ↑ Patel VL, Yoskowitz NA, Kaufman DR, Shortliffe EH (2008). "Discerning patterns of human immunodeficiency virus risk in healthy young adults". Am J Med 121 (4): 758–764. PMC 2597652. PMID 18724961. doi:10.1016/j.amjmed.2008.04.022.
- ↑ Anglemyer, A; Rutherford, GW; Baggaley, RC; Egger, M; Siegfried, N (2011-08-10). Rutherford, George W, ed. "Antiretroviral therapy for prevention of HIV transmission in HIV-discordant couples". Cochrane database of systematic reviews (Online) (8): CD009153. PMID 21833973. doi:10.1002/14651858.CD009153.pub2.
- ↑ Chou R, Selph S, Dana T; et al. (2012). "Screening for HIV: systematic review to update the 2005 U.S. Preventive Services Task Force recommendation". Ann. Intern. Med. 157 (10): 706–18. PMID 23165662. doi:10.7326/0003-4819-157-10-201211200-00007.
- ↑ Choopanya, Kachit; Martin, Michael; Suntharasamai, Pravan; Sangkum, Udomsak; et al. (1 de xuño de 2013). "Antiretroviral prophylaxis for HIV infection in injecting drug users in Bangkok, Thailand (the Bangkok Tenofovir Study): a randomised, double-blind, placebo-controlled phase 3 trial". The Lancet 381 (9883): 2083–2090. doi:10.1016/S0140-6736(13)61127-7.
- ↑ Centers for Disease Control (CDC) (1987). "Recommendations for prevention of HIV transmission in health-care settings". MMWR 36 (Suppl 2): 1S–18S. PMID 3112554.
- ↑ 103,0 103,1 Kurth, AE; Celum, C; Baeten, JM; Vermund, SH; Wasserheit, JN (2011 Mar). "Combination HIV prevention: significance, challenges, and opportunities". Current HIV/AIDS reports 8 (1): 62–72. PMC 3036787. PMID 20941553. doi:10.1007/s11904-010-0063-3.
- ↑ MacArthur, G. J.; Minozzi, S.; Martin, N.; Vickerman, P.; Deren, S.; Bruneau, J.; Degenhardt, L.; Hickman, M. (4 de outubro de 2012). "Opiate substitution treatment and HIV transmission in people who inject drugs: systematic review and meta-analysis". BMJ 345 (oct03 3): e5945–e5945. doi:10.1136/bmj.e5945.
- ↑ 105,0 105,1 105,2 [No authors listed] (2012). "HIV exposure through contact with body fluids". Prescrire Int 21 (126): 100–1, 103–5. PMID 22515138.
- ↑ Linden, JA (2011-09-01). "Clinical practice. Care of the adult patient after sexual assault". The New England Journal of Medicine 365 (9): 834–41. PMID 21879901. doi:10.1056/NEJMcp1102869.
- ↑ Young, TN; Arens, FJ; Kennedy, GE; Laurie, JW; Rutherford, G (2007-01-24). Young, Taryn, ed. "Antiretroviral post-exposure prophylaxis (PEP) for occupational HIV exposure". Cochrane database of systematic reviews (Online) (1): CD002835. PMID 17253483. doi:10.1002/14651858.CD002835.pub3.
- ↑ Siegfried, N; van der Merwe, L; Brocklehurst, P; Sint, TT (2011-07-06). Siegfried, Nandi, ed. "Antiretrovirals for reducing the risk of mother-to-child transmission of HIV infection". Cochrane database of systematic reviews (Online) (7): CD003510. PMID 21735394. doi:10.1002/14651858.CD003510.pub3.
- ↑ "WHO HIV and Infant Feeding Technical Consultation Held on behalf of the Inter-agency Task Team (IATT) on Prevention of HIV – Infections in Pregnant Women, Mothers and their Infants – Consensus statement" (PDF). 25–27 de outubro de 2006. Arquivado dende o orixinal (PDF) o 09 de abril de 2008. Consultado o 12 de marzo de 2008.
- ↑ Horvath, T; Madi, BC; Iuppa, IM; Kennedy, GE; Rutherford, G; Read, JS (2009-01-21). Horvath, Tara, ed. "Interventions for preventing late postnatal mother-to-child transmission of HIV". Cochrane database of systematic reviews (Online) (1): CD006734. PMID 19160297. doi:10.1002/14651858.CD006734.pub2.
- ↑ UNAIDS (18 de maio de 2012). "The quest for an HIV vaccine".
- ↑ Reynell, L; Trkola, A (2012-03-02). "HIV vaccines: an attainable goal?". Swiss medical weekly 142: w13535. PMID 22389197. doi:10.4414/smw.2012.13535.
- ↑ U.S. Army Office of the Surgeon General (21 de marzo de 2011). "HIV Vaccine Trial in Thai Adults". ClinicalTrials.gov. Consultado o 28 de xuño de 2011.
- ↑ U.S. Army Office of the Surgeon General (2 de xuño de 2010). "Follow up of Thai Adult Volunteers With Breakthrough HIV Infection After Participation in a Preventive HIV Vaccine Trial". ClinicalTrials.gov.
- ↑ May, MT; Ingle, SM (2011 Dec). "Life expectancy of HIV-positive adults: a review". Sexual health 8 (4): 526–33. PMID 22127039. doi:10.1071/SH11046.
- ↑ 116,0 116,1 116,2 116,3 116,4 116,5 116,6 116,7 Antiretroviral therapy for HIV infection in adults and adolescents: recommendations for a public health approach (PDF). World Health Organization. 2010. pp. 19–20. ISBN 978-92-4-159976-4.
- ↑ Sax, PE; Baden, LR (2009-04-30). "When to start antiretroviral therapy—ready when you are?". The New England Journal of Medicine 360 (18): 1897–9. PMID 19339713. doi:10.1056/NEJMe0902713.
- ↑ Siegfried, N; Uthman, OA; Rutherford, GW (2010-03-17). Siegfried, Nandi, ed. "Optimal time for initiation of antiretroviral therapy in asymptomatic, HIV-infected, treatment-naive adults". Cochrane database of systematic reviews (Online) (3): CD008272. PMID 20238364. doi:10.1002/14651858.CD008272.pub2.
- ↑ Panel on Antiretroviral Guidelines for Adults and Adolescents (2009-12-01). Guidelines for the use of antiretroviral agents in HIV-1-infected adults and adolescents (PDF). United States Department of Health and Human Services. p. i. Arquivado dende o orixinal (PDF) o 13 de xaneiro de 2009. Consultado o 29 de xuño de 2013.
- ↑ When To Start, Consortium; Sterne, JA; May, M; Costagliola, D; et al. (2009-04-18). "Timing of initiation of antiretroviral therapy in AIDS-free HIV-1-infected patients: a collaborative analysis of 18 HIV cohort studies". Lancet 373 (9672): 1352–63. PMC 2670965. PMID 19361855. doi:10.1016/S0140-6736(09)60612-7.
- ↑ Beard, J; Feeley, F; Rosen, S (2009 Nov). "Economic and quality of life outcomes of antiretroviral therapy for HIV/AIDS in developing countries: a systematic literature review". AIDS care 21 (11): 1343–56. PMID 20024710. doi:10.1080/09540120902889926.
- ↑ Orrell, C (2005 Nov). "Antiretroviral adherence in a resource-poor setting". Current HIV/AIDS reports 2 (4): 171–6. PMID 16343374. doi:10.1007/s11904-005-0012-8.
- ↑ Malta, M; Strathdee, SA; Magnanini, MM; Bastos, FI (2008 Aug). "Adherence to antiretroviral therapy for human immunodeficiency virus/acquired immune deficiency syndrome among drug users: a systematic review". Addiction (Abingdon, England) 103 (8): 1242–57. PMID 18855813. doi:10.1111/j.1360-0443.2008.02269.x.
- ↑ Nachega, JB; Marconi, VC; van Zyl, GU; Gardner, EM; Preiser, W; Hong, SY; Mills, EJ; Gross, R (2011 Apr). "HIV treatment adherence, drug resistance, virologic failure: evolving concepts". Infectious disorders drug targets 11 (2): 167–74. PMID 21406048.
- ↑ Orsi, F; d'almeida, C (maio de 2010). "Soaring antiretroviral prices, TRIPS and TRIPS flexibilities: a burning issue for antiretroviral treatment scale-up in developing countries". Current opinion in HIV and AIDS 5 (3): 237–41. PMID 20539080. doi:10.1097/COH.0b013e32833860ba.
- ↑ Nachega, JB; Mills, EJ; Schechter, M (2010 Jan). "Antiretroviral therapy adherence and retention in care in middle-income and low-income countries: current status of knowledge and research priorities". Current opinion in HIV and AIDS 5 (1): 70–7. PMID 20046150. doi:10.1097/COH.0b013e328333ad61.
- ↑ 127,0 127,1 127,2 Montessori, V., Press, N., Harris, M., Akagi, L., Montaner, J. S. (2004). "Adverse effects of antiretroviral therapy for HIV infection". CMAJ 170 (2): 229–238. PMC 315530. PMID 14734438.
- ↑ 128,0 128,1 Burgoyne RW, Tan DH (2008). "Prolongation and quality of life for HIV-infected adults treated with highly active antiretroviral therapy (HAART): a balancing act". J. Antimicrob. Chemother. 61 (3): 469–73. PMID 18174196. doi:10.1093/jac/dkm499.
- ↑ Barbaro, G; Barbarini, G (2011 Dec). "Human immunodeficiency virus & cardiovascular risk". The Indian journal of medical research 134 (6): 898–903. PMC 3284097. PMID 22310821. doi:10.4103/0971-5916.92634.
- ↑ 130,0 130,1 130,2 (UNAIDS 2011, pp. 150–160)
- ↑ 131,0 131,1 "Guidelines for the Use of Antiretroviral Agents in Pediatric HIV Infection" (PDF). The Panel on Antiretroviral Therapy and Medical Management of HIV-Infected Children. 11 de agosto de 2011. Arquivado dende o orixinal (PDF) o 16 de febreiro de 2013. Consultado o 29 de xuño de 2013.
- ↑ Antiretroviral therapy for HIV infection in infants and children (PDF). World Health Organization. 2010. p. 2. ISBN 978-92-4-159980-1. Arquivado dende o orixinal (PDF) o 24 de febreiro de 2014. Consultado o 29 de xuño de 2013.
- ↑ Laurence J (2006). "Hepatitis A and B virus immunization in HIV-infected persons". AIDS Reader 16 (1): 15–17. PMID 16433468.
- ↑ Huang, L; Cattamanchi, A; Davis, JL; den Boon, S; Kovacs, J; Meshnick, S; Miller, RF; Walzer, PD; Worodria, W (2011). "International HIV-associated Opportunistic Pneumonias (IHOP), Study; Lung HIV, Study". Proceedings of the American Thoracic Society 8 (3): 294–300. PMC 3132788. PMID 21653531. doi:10.1513/pats.201009-062WR.
- ↑ "Treating opportunistic infections among HIV-infected adults and adolescents. Recommendations from CDC, the National Institutes of Health, and the HIV Medicine Association/Infectious Diseases Society of America.". MMWR Recomm Rep. (en inglés). Department of Health and Human Services. 17 de decembro de 2004. pp. 1–115. PMID 15841069.
- ↑ 136,0 136,1 Smith, [edited by] Blaine T. (2008). Concepts in immunology and immunotherapeutics (4th ed.). Bethesda, Md.: American Society of Health-System Pharmacists. p. 143. ISBN 978-1-58528-127-5.
- ↑ Littlewood RA, Vanable PA (2008). "Complementary and alternative medicine use among HIV-positive people: research synthesis and implications for HIV care". AIDS Care 20 (8): 1002–18. PMC 2570227. PMID 18608078. doi:10.1080/09540120701767216.
- ↑ Mills E, Wu P, Ernst E (2005). "Complementary therapies for the treatment of HIV: in search of the evidence". Int J STD AIDS 16 (6): 395–403. PMID 15969772. doi:10.1258/0956462054093962.
- ↑ 139,0 139,1 139,2 Irlam, JH; Visser, MM; Rollins, NN; Siegfried, N (2010-12-08). Irlam, James H, ed. "Micronutrient supplementation in children and adults with HIV infection". Cochrane database of systematic reviews (Online) (12): CD003650. PMID 21154354. doi:10.1002/14651858.CD003650.pub3.
- ↑ Stone, CA; Kawai, K; Kupka, R; Fawzi, WW (2010 Nov). "Role of selenium in HIV infection". Nutrition Reviews 68 (11): 671–81. PMC 3066516. PMID 20961297. doi:10.1111/j.1753-4887.2010.00337.x.
- ↑ Forrester, JE; Sztam, KA (2011 Dec). "Micronutrients in HIV/AIDS: is there evidence to change the WHO 2003 recommendations?". The American journal of clinical nutrition 94 (6): 1683S–1689S. PMC 3226021. PMID 22089440. doi:10.3945/ajcn.111.011999.
- ↑ 142,0 142,1 World Health Organization (2003-05). Nutrient requirements for people living with HIV/AIDS: Report of a technical consultation (PDF). Geneva. Arquivado dende o orixinal (PDF) o 25 de marzo de 2009. Consultado o 31 de marzo de 2009.
- ↑ Liu JP, Manheimer E, Yang M (2005). Liu, Jian Ping, ed. "Herbal medicines for treating HIV infection and AIDS". Cochrane Database Syst Rev (3): CD003937. PMID 16034917. doi:10.1002/14651858.CD003937.pub2.
- ↑ 144,0 144,1 144,2 Knoll B, Lassmann B, Temesgen Z (2007). "Current status of HIV infection: a review for non-HIV-treating physicians". Int J Dermatol 46 (12): 1219–28. PMID 18173512. doi:10.1111/j.1365-4632.2007.03520.x.
- ↑ UNAIDS, WHO (2007). "2007 AIDS epidemic update" (PDF). Arquivado dende o orixinal (PDF) o 22 de novembro de 2008. Consultado o 2008-03-12.
- ↑ 146,0 146,1 Morgan D, Mahe C, Mayanja B, Okongo JM, Lubega R, Whitworth JA (2002). "HIV-1 infection in rural Africa: is there a difference in median time to AIDS and survival compared with that in industrialized countries?". AIDS 16 (4): 597–632. PMID 11873003. doi:10.1097/00002030-200203080-00011.
- ↑ Zwahlen M, Egger M (2006). "Progression and mortality of untreated HIV-positive individuals living in resource-limited settings: update of literature review and evidence synthesis" (PDF). UNAIDS Obligation HQ/05/422204. Arquivado dende o orixinal (PDF) o 09 de abril de 2008. Consultado o 19 de marzo de 2008.
- ↑ 148,0 148,1 Antiretroviral Therapy Cohort Collaboration (2008). "Life expectancy of individuals on combination antiretroviral therapy in high-income countries: a collaborative analysis of 14 cohort studies". Lancet 372 (9635): 293–9. PMC 3130543. PMID 18657708. doi:10.1016/S0140-6736(08)61113-7.
- ↑ Schackman BR, Gebo KA, Walensky RP, Losina E, Muccio T, Sax PE, Weinstein MC, Seage GR 3rd, Moore RD, Freedberg KA. (2006). "The lifetime cost of current HIV care in the United States". Med Care 44 (11): 990–997. PMID 17063130. doi:10.1097/01.mlr.0000228021.89490.2a.
- ↑ van Sighem, AI; Gras, LA; Reiss, P; Brinkman, K; de Wolf, F (2010-06-19). "Life expectancy of recently diagnosed asymptomatic HIV-infected patients approaches that of uninfected individuals". AIDS (Londres, Gran Bretaña) 24 (10): 1527–35. PMID 20467289. doi:10.1097/QAD.0b013e32833a3946.
- ↑ 151,0 151,1 Cheung, MC; Pantanowitz, L; Dezube, BJ (2005 Jun–Jul). "AIDS-related malignancies: emerging challenges in the era of highly active antiretroviral therapy". The oncologist 10 (6): 412–26. PMID 15967835. doi:10.1634/theoncologist.10-6-412.
- ↑ Tang J, Kaslow RA (2003). "The impact of host genetics on HIV infection and disease progression in the era of highly active antiretroviral therapy". AIDS 17 (Suppl 4): S51–S60. PMID 15080180. doi:10.1097/00002030-200317004-00006.
- ↑ Lawn SD (2004). "AIDS in Africa: the impact of co-infections on the pathogenesis of HIV-1 infection". J. Infect. Dis. 48 (1): 1–12. PMID 14667787. doi:10.1016/j.jinf.2003.09.001.
- ↑ Campbell GR; Pasquier E; Watkins J; et al. (2004). "The glutamine-rich region of the HIV-1 Tat protein is involved in T-cell apoptosis". J. Biol. Chem. 279 (46): 48197–48204. PMID 15331610. doi:10.1074/jbc.M406195200.
- ↑ Campbell GR, Watkins JD, Esquieu D, Pasquier E, Loret EP, Spector SA (2005). "The C terminus of HIV-1 Tat modulates the extent of CD178-mediated apoptosis of T cells". J. Biol. Chem. 280 (46): 38376–39382. PMID 16155003. doi:10.1074/jbc.M506630200.
- ↑ "Tuberculosis". Fact sheet 104. World Health Organization. marzo de 2012. Consultado o 29 de agosto de 2012.
- ↑ World Health Organization (2011). "Global tuberculosis control 2011" (PDF). ISBN 978 92 4 156438 0. Arquivado dende o orixinal (PDF) o 06 de setembro de 2012. Consultado o 29 de agosto de 2012.
- ↑ Pennsylvania, Editors, Raphael Rubin, M.D., Professor of Pathology, David S. Strayer, M.D., Ph.D., Professor of Pathology, Department of Pathology and Cell Biology, Jefferson Medical College of Thomas Jefferson University Philadelphia, Pennsylvania ; Founder and Consulting Editor, Emanuel Rubin, M.D., Gonzalo Aponte Distinguished Professor of Pathology, Chairman Emeritus of the Department of Pathology and Cell Biology, Jefferson Medical College of Thomas Jefferson University, Philadelphia, (2011). Rubin's pathology : clinicopathologic foundations of medicine (Sixth ed.). Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins. p. 154. ISBN 978-1-60547-968-2.
- ↑ Woods, S.; Moore, D.; Weber, E.; Grant, I. (2009). "Cognitive neuropsychology of HIV-associated neurocognitive disorders". Neuropsychology review 19 (2): 152–168. doi:10.1007/s11065-009-9102-5. PMC 2690857. PMID 19462243.
- ↑ Brown, T.; Qaqish, R. (2006). "Antiretroviral therapy and the prevalence of osteopenia and osteoporosis: a meta-analytic review". AIDS (Londres, Gran Bretaña) 20 (17): 2165–2174. doi:10.1097/QAD.0b013e32801022eb. PMID 17086056.
- ↑ Nicholas PK; Kemppainen JK; Canaval GE; et al. (2007). "Symptom management and self-care for peripheral neuropathy in HIV/AIDS". AIDS Care 19 (2): 179–89. PMID 17364396. doi:10.1080/09540120600971083.
- ↑ Boshoff C, Weiss R (2002). "AIDS-related malignancies". Nat. Rev. Cancer 2 (5): 373–382. PMID 12044013. doi:10.1038/nrc797.
- ↑ Yarchoan R, Tosato G, Little RF (2005). "Therapy insight: AIDS-related malignancies – the influence of antiviral therapy on pathogenesis and management". Nat. Clin. Pract. Oncol. 2 (8): 406–415. PMID 16130937. doi:10.1038/ncponc0253.
- ↑ Post, F. .; Holt, S. . (2009). "Recent developments in HIV and the kidney". Current opinion in infectious diseases 22 (1): 43–48. doi:10.1097/QCO.0b013e328320ffec. PMID 19106702.
- ↑ "AIDSinfo". UNAIDS. Consultado o 4 de marzo de 2013.
- ↑ Cohen, MS; Hellmann, N; Levy, JA; DeCock, K; Lange, J (2008 Apr). "The spread, treatment, and prevention of HIV-1: evolution of a global pandemic". The Journal of Clinical Investigation 118 (4): 1244–54. PMC 2276790. PMID 18382737. doi:10.1172/JCI34706. Consultado o 17 de setembro de 2012.
- ↑ 167,0 167,1 "UNAIDS reports a 52% reduction in new HIV infections among children and a combined 33% reduction among adults and children since 2001". UNAIDS. Arquivado dende o orixinal o 1 de outubro de 2013. Consultado o 7 de outubro de 2013.
- ↑ GBD 2013 Mortality and Causes of Death, Collaborators (17 de decembro de 2014). "Global, regional, and national age-sex specific all-cause and cause-specific mortality for 240 causes of death, 1990-2013: a systematic analysis for the Global Burden of Disease Study 2013.". Lancet. PMID 25530442.
- ↑ 169,0 169,1 169,2 169,3 (UNAIDS 2011, pp. 20–30)
- ↑ 170,0 170,1 170,2 (UNAIDS 2011, pp. 40–50)
- ↑ 171,0 171,1 171,2 171,3 Mandell, Bennett, and Dolan (2010). Chapter 117.
- ↑ New HIV infections among children have been reduced by 50% or more in seven countries in sub-Saharan Africa Arquivado 30 de xuño de 2013 en Wayback Machine., UN AIDS, Geneva, 25 de xuño de 2013.
- ↑ Centers for Disease Control and Prevention, (CDC) (2011-06-03). "HIV surveillance—United States, 1981–2008". MMWR. Morbidity and mortality weekly report 60 (21): 689–93. PMID 21637182.
- ↑ Health Protection Agency (2010). HIV in the United Kingdom: 2010 Report. Arquivado dende o orixinal o 30 de decembro de 2011. Consultado o 29 de xuño de 2013.
- ↑ HIV and AIDS in Canada - Surveillance Report to December 31, 2009 (PDF) (Informe) (en inglés). Public Health Agency of Canada. 2010. ISBN 978-1-100-52141-1. Arquivado dende o orixinal (PDF) o 19 de xaneiro de 2012. Consultado o 29 de xuño de 2013.
- ↑ José D. Pedreira (2004). El SIDA en La Coruña. Notas de sentir y de ver. Sogaisida. (Sociedad Gallega Interdisciplinaria del Sida). ISBN 8468899593.
- ↑ Dolin, [edited by] Gerald L. Mandell, John E. Bennett, Raphael (2010). Mandell, Douglas, and Bennett's principles and practice of infectious diseases (7th ed.). Philadelphia, PA: Churchill Livingstone/Elsevier. pp. Chapter 169. ISBN 978-0-443-06839-3.
- ↑ Gottlieb MS (2006). "Pneumocystis pneumonia—Los Angeles. 1981". Am J Public Health 96 (6): 980–1; discussion 982–3. PMC 1470612. PMID 16714472. doi:10.2105/AJPH.96.6.980. Arquivado dende o orixinal o 22 de abril de 2009. Consultado o 31 de marzo de 2009.
- ↑ Friedman-Kien AE (1981). "Disseminated Kaposi's sarcoma syndrome in young homosexual men". J. Am. Acad. Dermatol. 5 (4): 468–71. PMID 7287964. doi:10.1016/S0190-9622(81)80010-2.
- ↑ Hymes KB, Cheung T, Greene JB; et al. (1981). "Kaposi's sarcoma in homosexual men-a report of eight cases". Lancet 2 (8247): 598–600. PMID 6116083. doi:10.1016/S0140-6736(81)92740-9.
- ↑ 181,0 181,1 Basavapathruni, A; Anderson, KS (2007). "Reverse transcription of the HIV-1 pandemic". The FASEB Journal 21 (14): 3795–3808. PMID 17639073. doi:10.1096/fj.07-8697rev.
- ↑ Centers for Disease Control (CDC) (1982). "Persistent, generalized lymphadenopathy among homosexual males". MMWR Morb Mortal Wkly Rep. 31 (19): 249–251. PMID 6808340. Consultado o 31 de agosto de 2011.
- ↑ Barré-Sinoussi F; Chermann JC; Rey F; et al. (1983). "Isolation of a T-lymphotropic retrovirus from a patient at risk for acquired immune deficiency syndrome (AIDS)". Science 220 (4599): 868–871. Bibcode:1983Sci...220..868B. PMID 6189183. doi:10.1126/science.6189183.
- ↑ 184,0 184,1 Centers for Disease Control (CDC) (1982). "Opportunistic infections and Kaposi's sarcoma among Haitians in the United States". MMWR Morb Mortal Wkly Rep. 31 (26): 353–354; 360–361. PMID 6811853. Consultado o 31 de agosto de 2011.
- ↑ Altman LK (11 de maio de 1982). "New homosexual disorder worries health officials". The New York Times. Consultado o 31 de agosto de 2011.
- ↑ "Making Headway Under Hellacious Circumstances" (PDF). American Association for the Advancement of Science. July 28, 2006. Arquivado dende o orixinal (PDF) o 24 de xuño de 2008. Consultado o 23 de xuño de 2008.
- ↑ Kher U (July 27, 1982). "A Name for the Plague". Time. Arquivado dende o orixinal o 07 de marzo de 2008. Consultado o 10 de marzo de 2008.
- ↑ Centers for Disease Control (CDC) (1982). "Update on acquired immune deficiency syndrome (AIDS)—United States". MMWR Morb Mortal Wkly Rep. 31 (37): 507–508; 513–514. PMID 6815471.
- ↑ RC Gallo, PS Sarin, EP Gelmann, M Robert-Guroff, E Richardson, VS Kalyanaraman, D Mann, GD Sidhu, RE Stahl, S Zolla-Pazner, J Leibowitch, and M Popovic (1983). "Isolation of human T-cell leukemia virus in acquired immune deficiency syndrome (AIDS)". Science 220 (4599): 865–867. Bibcode:1983Sci...220..865G. PMID 6601823. doi:10.1126/science.6601823.
- ↑ Barre-Sinoussi, F; Chermann, J.; Rey, F; Nugeyre, M.; Chamaret, S; Gruest, J; Dauguet, C; Axler-Blin, C et al. (1983). "Isolation of a T-lymphotropic retrovirus from a patient at risk for acquired immune deficiency syndrome (AIDS)". Science 220 (4599): 868–871. Bibcode:1983Sci...220..868B. doi:10.1126/science.6189183. PMID 6189183.
- ↑ Aldrich, ed. by Robert; Wotherspoon, Garry (2001). Who's who in gay and lesbian history. Londres: Routledge. p. 154. ISBN 9780415229746.
- ↑ Gao F; Bailes E; Robertson DL; et al. (1999). "Origin of HIV-1 in the chimpanzee Pan troglodytes troglodytes". Nature 397 (6718): 436–41. Bibcode:1999Natur.397..436G. PMID 9989410. doi:10.1038/17130.
- ↑ Keele, B. F., van Heuverswyn, F., Li, Y. Y., Bailes, E., Takehisa, J., Santiago, M. L., Bibollet-Ruche, F., Chen, Y., Wain, L. V., Liegois, F., Loul, S., Mpoudi Ngole, E., Bienvenue, Y., Delaporte, E., Brookfield, J. F. Y., Sharp, P. M., Shaw, G. M., Peeters, M., and Hahn, B. H. (28 July 2006). "Chimpanzee Reservoirs of Pandemic and Nonpandemic HIV-1". Science 313 (5786): 523–6. Bibcode:2006Sci...313..523K. PMC 2442710. PMID 16728595. doi:10.1126/science.1126531.
- ↑ Goodier, J., and Kazazian, H. (2008). "Retrotransposons Revisited: The Restraint and Rehabilitation of Parasites". Cell 135 (1): 23–35. PMID 18854152. doi:10.1016/j.cell.2008.09.022.(subscription required)
- ↑ Sharp, P. M.; Bailes, E.; Chaudhuri, R. R.; Rodenburg, C. M.; Santiago, M. O.; Hahn, B. H. (2001). "The origins of acquired immune deficiency syndrome viruses: where and when?". Philosophical Transactions of the Royal Society B: Biological Sciences 356 (1410): 867–76. PMC 1088480. PMID 11405934. doi:10.1098/rstb.2001.0863.
- ↑ Kalish ML; Wolfe ND; Ndongmo CD; McNicholl J; Robbins KE; et al. (2005). "Central African hunters exposed to simian immunodeficiency virus". Emerg Infect Dis 11 (12): 1928–30. PMC 3367631. PMID 16485481. doi:10.3201/eid1112.050394.
- ↑ 197,0 197,1 Marx PA, Alcabes PG, Drucker E (2001). "Serial human passage of simian immunodeficiency virus by unsterile injections and the emergence of epidemic human immunodeficiency virus in Africa" (PDF). Philos Trans R Soc Lond B Biol Sci 356 (1410): 911–20. PMC 1088484. PMID 11405938. doi:10.1098/rstb.2001.0867.
- ↑ Worobey, Michael; Gemmel, Marlea; Teuwen, Dirk E.; Haselkorn, Tamara; Kunstman, Kevin; Bunce, Michael; Muyembe, Jean-Jacques; Kabongo, Jean-Marie M.; Kalengayi, Raphaël M. (2008). "Direct evidence of extensive diversity of HIV-1 in Kinshasa by 1960" (PDF). Nature 455 (7213): 661–4. Bibcode:2008Natur.455..661W. PMID 18833279. doi:10.1038/nature07390. (necesítase subscrición)
- ↑ 199,0 199,1 Sousa, João Dinis de; Müller, Viktor; Lemey, Philippe; Vandamme, Anne-Mieke; Vandamme, Anne-Mieke (2010). Martin, Darren P., ed. "High GUD Incidence in the Early 20th Century Created a Particularly Permissive Time Window for the Origin and Initial Spread of Epidemic HIV Strains". PLoS ONE 5 (4): e9936. PMC 2848574. PMID 20376191. doi:10.1371/journal.pone.0009936. Arquivado dende o orixinal o 10 de outubro de 2012. Consultado o 29 de xuño de 2013.
- ↑ Nuno R. Faria, Andrew Rambaut, Marc A. Suchard, Guy Baele, Trevor Bedford, Melissa J. Ward, Andrew J. Tatem, João D. Sousa, Nimalan Arinaminpathy, Jacques Pépin, David Posada, Martine Peeters, Oliver G. Pybus, Philippe Lemey. The early spread and epidemic ignition of HIV-1 in human populations. Science 3 de outubro de 2014. Vol. 346 no. 6205 pp. 56-61. DOI 10.1126/science.1256739.
- ↑ ABC.es Salud. Un estudio desvela dónde y cuándo se originó la pandemia del sida.
- ↑ Chitnis, Amit; Rawls, Diana; Moore, Jim (2000). "Origin of HIV Type 1 in Colonial French Equatorial Africa?". AIDS Research and Human Retroviruses 16 (1): 5–8. PMID 10628811. doi:10.1089/088922200309548.(subscription required)
- ↑ Donald G. McNeil, Jr. (16 de setembro de 2010). "Precursor to H.I.V. Was in Monkeys for Millennia". New York Times. Consultado o 2010-09-17.
Dr. Marx cre que o evento crucial foi a introdución en África de millóns de xeringas baratas producidas en masa na década de 1950. ... sospeitan que o culpable é o crecemento das cidades coloniais. Antes de 1910, ningunha cidade de África central tiña máis de 10.000 habitantes. Pero a migración urbana aumentou, incrementándose os contactos sexuais e orixinando a creación de barrios de prostitución.
- ↑ Zhu, T., Korber, B. T., Nahmias, A. J., Hooper, E., Sharp, P. M. and Ho, D. D. (1998). "An African HIV-1 Sequence from 1959 and Implications for the Origin of the epidemic". Nature 391 (6667): 594–7. Bibcode:1998Natur.391..594Z. PMID 9468138. doi:10.1038/35400.
- ↑ Kolata, Gina (28 de outubro de 1987). "Boy's 1969 Death Suggests AIDS Invaded U.S. Several Times". The New York Times. Consultado o 11 de febreiro de 2009.
- ↑ Gilbert, M. Thomas P.; Rambaut, Andrew; Wlasiuk, Gabriela; Spira, Thomas J.; Pitchenik, Arthur E.; Worobey, Michael (20 de novembro de 2007). "The emergence of HIV/AIDS in the Americas and beyond" (PDF). PNAS 104 (47): 18566–18570. Bibcode:2007PNAS..10418566G. PMC 2141817. PMID 17978186. doi:10.1073/pnas.0705329104. Arquivado dende o orixinal (PDF) o 24 de setembro de 2015. Consultado o 29 de xuño de 2013.
- ↑ "The impact of AIDS on people and societies" (PDF). 2006 Report on the global AIDS epidemic. UNAIDS. 2006. ISBN 92-9173-479-9. Consultado o 14 de xuño de 2006.
- ↑ Ogden J, Nyblade L (2005). "Common at its core: HIV-related stigma across contexts". International Center for Research on Women. Arquivado dende o orixinal (PDF) o 19 de marzo de 2013. Consultado o 15 de febreiro de 2007.
- ↑ Sharma, A.K. Population and society. New Delhi: Concept Pub. Co. p. 242. ISBN 9788180698187.
- ↑ Bell C, Devarajan S, Gersbach H (2003). "The long-run economic costs of AIDS: theory and an application to South Africa". World Bank Policy Research Working Paper No. 3152. Arquivado dende o orixinal (PDF) o 05 de xuño de 2013. Consultado o 28 de abril de 2008.
- ↑ 211,0 211,1 Greener R (2002). "AIDS and macroeconomic impact". En S, Forsyth (ed.). State of The Art: AIDS and Economics (PDF). IAEN. pp. 49–55.
- ↑ Over M (1992). "The macroeconomic impact of AIDS in Sub-Saharan Africa, Population and Human Resources Department" (PDF). The World Bank. Arquivado dende o orixinal (PDF) o 27 de maio de 2008. Consultado o 3 de maio de 2008.
- ↑ "AIDS Stigma". News-medical.net. Consultado o 1 de novembro de 2011.
- ↑ 214,0 214,1 "Thirty years after AIDS discovery, appreciation growing for Catholic approach". Catholicnewsagency.com. 5 de xuño de 2011. Consultado o 1 de novembro de 2011.
- ↑ 215,0 215,1 "Church HIV prayer cure claims 'cause three deaths'". BBC News. 18 de outubro de 2011. Consultado o 18 de outubro de 2011.
- ↑ Duesberg, P. H. (1988). "HIV is not the cause of AIDS". Science 241 (4865): 514, 517. Bibcode:1988Sci...241..514D. PMID 3399880. doi:10.1126/science.3399880.Cohen, J. (1994). "The Controversy over HIV and AIDS" (PDF). Science 266 (5191): 1642–1649. Bibcode:1994Sci...266.1642C. PMID 7992043. doi:10.1126/science.7992043. Consultado o 2009-03-31.
- ↑ Kalichman, Seth (2009). Denying AIDS: Conspiracy Theories, Pseudoscience, and Human Tragedy. New York: Copernicus Books (Springer Science+Business Media). ISBN 978-0-387-79475-4.
- ↑ Smith TC, Novella SP (2007). "HIV Denial in the Internet Era". PLoS Med. 4 (8): e256. PMC 1949841. PMID 17713982. doi:10.1371/journal.pmed.0040256. Arquivado dende o orixinal o 06 de maio de 2008. Consultado o 30 de decembro de 2021.
- ↑ Various (14 de xaneiro de 2010). "Resources and Links, HIV-AIDS Connection". National Institute of Allergy and Infectious Diseases. Consultado o 2009-02-22.
- ↑ Watson J (2006). "Scientists, activists sue South Africa's AIDS 'denialists'". Nat. Med. 12 (1): 6. PMID 16397537. doi:10.1038/nm0106-6a.
- ↑ Baleta A (2003). "S Africa's AIDS activists accuse government of murder". Lancet 361 (9363): 1105. PMID 12672319. doi:10.1016/S0140-6736(03)12909-1.
- ↑ Cohen J (2000). "South Africa's new enemy". Science 288 (5474): 2168–70. PMID 10896606. doi:10.1126/science.288.5474.2168.
- ↑ Operation INFEKTION – Soviet Bloc Intelligence and Its AIDS Disinformation Campaign Arquivado 14 de maio de 2011 en Wayback Machine.. Thomas Boghardt. 2009
- ↑ Blechner MJ (1997). Hope and mortality: psychodynamic approaches to AIDS and HIV. Hillsdale, NJ: Analytic Press. ISBN 0-88163-223-6.
- ↑ Kirby DB, Laris BA, Rolleri LA (2007). "Sex and HIV education programs: their impact on sexual behaviors of young people throughout the world". J Adolesc Health 40 (3): 206–17. PMID 17321420. doi:10.1016/j.jadohealth.2006.11.143.
Véxase tamén
[editar | editar a fonte]| Wikimedia Commons ten máis contidos multimedia na categoría: Sida |
| A Galicitas posúe citas sobre: Sida |
| Vexa a entrada do Galizionario acerca de Sida |

Bibliografía
[editar | editar a fonte]- ECDC (2011). Reporting on 2009 surveillance data and 2010 epidemic intelligence data (PDF). Annual Epidemiological Report 2011 (Informe) (en inglés) (Estocolmo). ISBN 978-92-9193-321-1. ISSN 1830-6160. doi:10.2900/14803.
- Mandell, Gerald L.; Bennett, John E.; Dolin, Raphael, eds. (2010). Mandell, Douglas, and Bennett's Principles and Practice of Infectious Diseases (7th ed.). Philadelphia, PA: Churchill Livingstone/Elsevier. ISBN 978-0-443-06839-3.
- UNAIDS (2011). Global HIV/AIDS Response, Epidemic update and health sector progress towards universal access (PDF). Joint United Nations Programme on HIV/AIDS. Arquivado dende o orixinal (PDF) o 05 de decembro de 2011. Consultado o 29 de xuño de 2013.
Outros artigos
[editar | editar a fonte]- CD4
- Virus da inmunodeficiencia humana
- Subtipos do VIH
- Inmunodeficiencia
- Complexo de demencia asociado á SIDA
Ligazóns externas
[editar | editar a fonte]- "UNAIDS: The Joint United Nations Programme on HIV/AIDS" (en inglés). Arquivado dende o orixinal o 10 de febreiro de 2013. Consultado o 01 de decembro de 2010.
- "Health: Conditions and Diseases: Immune Disorders: Immune Deficiency: AIDS". DMOZ (en inglés).
- "AIDSinfo" (en inglés e castelán). Arquivado dende o orixinal o 25 de febreiro de 2011. Consultado o 22 de xuño de 2021.


