Tumor cerebral
 | |
| Tipus | neoplàsia del sistema nerviós central i neoplàsia intracranial |
|---|---|
| Especialitat | oncologia, neurocirurgia i neurologia |
| Patogènesi | |
| Localització | cervell |
| Classificació | |
| CIM-11 | 2A00 |
| CIM-10 | D33.0-D33.2 C71, D33.0-D33.2 |
| CIM-9 | 191, 225.0 |
| Recursos externs | |
| DiseasesDB | 30781 |
| MedlinePlus | 007222 i 000768 |
| eMedicine | 779664 |
| NCI | brain |
| MeSH | D001932 |
Un tumor cerebral es produeix quan es formen cèl·lules anormals dins del cervell.[1] Hi ha dos tipus principals de tumors: tumors malignes (o cancerosos) i tumors benignes.[1] Els tumors cancerosos es poden dividir en tumors primaris (que s'inicien dins del cervell) i tumors secundaris (que s'han estès des d'altres llocs, coneguts com a tumors de metàstasi cerebral).[2] Segons l'OMS, i ha més de 120 diferents tipus de tumors cerebrals, dels quals uns 40 es classifiquen com a malignes.[3] Tots els tipus de tumors cerebrals poden produir símptomes que varien depenent de la part del cervell involucrat.[1] Aquests símptomes poden incloure mal de cap, convulsions, problemes de visió, vòmits i canvis mentals.[1][2][4] Normalment, el mal de cap és pitjor al matí i se'n va amb vòmits.[1] Altres símptomes poden incloure dificultat per caminar, parlar o tenir sensacions.[2][5] A mesura que progressa la malaltia, es pot produir la inconsciència.[5]
La causa de la majoria dels tumors cerebrals és desconeguda.[1] Els pocs factors de risc d'aquesta malaltia són la neurofibromatosis hereditària, l'exposició al clorur de vinil, el virus d'Epstein-Barr i la radiació ionitzant.[1][2][5] L'evidència per l'exposició de telefonia mòbil no està clara.[5] Els tipus més comuns de tumors primaris en adults són meningiomes (generalment benignes) i astrocitomes (com el glioblastoma).[2] En els nens, el tipus més comú és el medul·loblastoma maligne.[5] El diagnòstic sol ser per exploració física juntament amb la tomografia computada o amb la imatge per ressonància magnètica.[1] Sovint es confirma el resultat amb una biòpsia.[2] A partir dels resultats, els tumors es divideixen en diferents graus de severitat.[2]
El tractament pot incloure una combinació de cirurgia, radioteràpia i quimioteràpia.[2] Es pot necessitar medicació anticonvulsiva si es produeixen convulsions.[2] La dexametasona i la furosemida poden utilitzar-se per disminuir la inflamació al voltant del tumor.[2] Alguns tumors que creixen de forma gradual només requereixen un monitoratge i, possiblement, no necessiten intervenció.[2] S'estan estudiant tractaments que utilitzen el sistema immunitari d'una persona.[1] El resultat varia considerablement en funció del tipus de tumor i fins a quin punt s'ha estès durant el diagnòstic.[5] Els glioblastomes solen tenir resultats pobres, mentre que els meningiomes solen tenir bons resultats.[5] La taxa mitjana de supervivència a cinc anys per a tots els tipus càncers cerebrals dels Estats Units és del 33,2% (2008-2014).[6]
Els tumors cerebrals secundaris (metàstasi) són més comuns que els tumors cerebrals primaris,[1] amb prop de la meitat de metàstasis procedents del càncer de pulmó.[1] Els tumors cerebrals primaris es produeixen al voltant de 250.000 persones cada any a nivell mundial, que representen menys del 2% de tots els tipus càncer.[5] En nens menors de 15 anys, els tumors cerebrals són secundaris causats per la leucèmia limfoide aguda com la forma més comuna de càncer.[7]
Signes i símptomes
[modifica]Els signes i símptomes dels tumors cerebrals són amplis. Les persones amb tumors cerebrals els experimentaran sense importar si el tumor és benigne (no cancerós) o maligne (cancerós).[8] Els tumors cerebrals primaris i secundaris presenten símptomes similars, depenent de la ubicació, la mida i la taxa de creixement del tumor.[9] Per exemple, els tumors més grans del lòbul frontal poden causar canvis en la capacitat de pensar. Tanmateix, un tumor més petit en una àrea com l'àrea de Wernicke (àrea petita responsable de la comprensió de la llengua) pot provocar una major pèrdua de la funció.[10]
Mal de cap
[modifica]El mal de cap (o cefalàlgia) a causa de la pressió intracranial elevada pot ser un símptoma precoç del càncer de cervell.[11] Tanmateix, el mal de cap aïllat sense altres símptomes és més rar, i sovint altres símptomes ocorren abans que el mal de cap sigui comú.[11] Existeixen certs senyals d'advertència per al mal de cap que fan que sigui més probable que estigui associat al càncer de cervell.[11] Aquests són els que defineix l'Acadèmia Americana de Neurologia: «anàlisi neurològica anormal, mal de cap que empitjora amb la maniobra de Valsalva, mal de cap que provoca despertar del son, mal de cap nou en la població anciana, empitjorament progressiu del mal de cap, característiques de mal de cap atípics o pacients que no compleixen definició estricta de migranya».[11]
Símptomes específics segons la ubicació
[modifica]El cervell es divideix en quatre lòbuls i cada lòbul o àrea té la seva pròpia funció.[12][13] Un tumor en qualsevol d'aquests lòbuls pot afectar el rendiment de l'àrea. La localització del tumor sol estar relacionada amb els símptomes experimentats, però cada persona pot experimentar alguna cosa diferent.[14]

|
Els tumors al lòbul frontal poden contribuir a un mal raonament, un comportament social inadequat, canvis de personalitat, una mala planificació, una menor inhibició i una disminució de la producció del discurs (àrea de Broca).[14] |

|
Els tumors al lòbul temporal poden contribuir a la poca memòria, la pèrdua d'audició i la dificultat per comprendre el llenguatge (àrea de Wernicke).[13] |

|
Els tumors al lòbul parietal poden provocar una mala interpretació del llenguatge i la dificultat de parlar, dificulta l'escriptura, el dibuix, el nomenament i el reconeixement, i la pobra percepció espacial i visual.[15] |

|
Els tumors al lòbul occipital poden provocar una disminució o pèrdua de visió.[16] |

|
Els tumors al cerebel poden provocar un mal equilibri i moviment muscular.[17] |

|
Els tumors al tronc de l'encèfal poden causar convulsions, induir problemes endocrins, canvis respiratoris, canvis visuals i paràlisi parcial.[17] |
Canvis de comportament
[modifica]Malgrat tot, es produeixen canvis de personalitat i de comportament en persones amb tumors cerebrals, i s'ha fet una petita investigació sobre aquests canvis.[12] La personalitat d'una persona pot alterar-se a causa del tumor que danya els lòbuls del cervell. Atès que els lòbuls frontal, temporal i parietal controlen la inhibició,[9] les emocions, l'estat d'ànim, el judici, el raonament i el comportament, un tumor primari o secundari en aquesta regió pot causar un comportament social inadequat,[18] explosions de temperament,[18] riure de coses que no tenen gràcia[18] i fins i tot símptomes psicològics com depressió i ansietat.[14]
Els canvis de personalitat poden tenir efectes nocius com la pèrdua del treball, relacions inestables i la manca de control.[12] Pot produir picor generada neuropàticament.
Causes
[modifica]Les causes són desconegudes i no es pot evitar amb qualsevol canvi d'estil de vida conegut. Actualment la detecció anticipada no és possible. Es requereixen estudis epidemiològics per determinar els factors de risc.[19] A banda de l'exposició al clorur de vinil o a la radiació ionitzant, no es coneixen factors ambientals associats amb tumors cerebrals. Es creu que les mutacions i eliminacions dels anomenats gens supressors de tumors, com el P53, són la causa d'algunes formes de tumor cerebral.[20] Les condicions hereditàries, com ara la síndrome de Von Hippel-Lindau, la neoplàsia endocrina múltiple i la neurofibromatosis tipus 2 tenen un alt risc per al desenvolupament de tumors cerebrals.[21][22] Les persones amb malaltia celíaca tenen un risc lleugerament augmentat de desenvolupar tumors cerebrals.[23]
Tot i que els estudis no han mostrat cap vincle entre la radiació del telèfon mòbil i l'aparició de tumors cerebrals,[24] l'Organització Mundial de la Salut ha classificat la radiació del telèfon mòbil amb l'escala IARC al grup 2B (possiblement cancerígena).[25] Si l'ús de telèfons mòbils pot causar càncer de cervell, els telèfons moderns de tercera generació (3G) emeten, de mitjana, prop d'un 1% de l'energia emesa pels telèfons GSM (2G) que s'utilitzaven quan els estudis epidemiològics van observar que augmentava lleugerament del risc de glioma (tipus de càncer maligne de cervell) entre els usuaris de telèfons sense fils i sense cables.[5]
Fisiopatologia
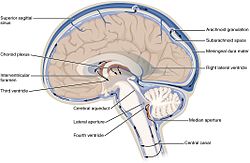
[modifica]Meninges
[modifica]Els cervells humans estan envoltats per un sistema de membranes del teixit conjuntiu anomenat meninges, que separen el cervell del crani. Aquesta coberta de tres capes està composta per (des de l'exterior cap a l'interior) la dura mater (mare dura), l'arachnoid mater (mare aranya) i pia mater (mare tendra). L'aracnoide i la piamàter estan físicament connectades i, per tant, sovint es consideren com una sola capa (la pia-aracnoide o leptomeninges).
Entre l'aracnoide i la piamàter es troba l'espai subaracnoidal que conté el líquid cefalorraquidi. Aquest fluid circula pels espais estrets entre les cèl·lules i a través de les cavitats del cervell anomenades ventricles, per alimentar, recolzar i protegir el teixit cerebral. Els vasos sanguinis entren al sistema nerviós central a través de l'espai perivascular superior a la piamàter. Les cèl·lules de les parets dels vasos sanguinis s'uneixen fortament, formant la barrera hematoencefàlica que protegeix el cervell de les toxines que poden entrar a través de la sang.
Els tumors de les meninges s'anomenen meningiomes i sovint són benignes.
Teixit cerebral
[modifica]Els cervells d'humans i d'altres vertebrats estan formats per teixits molt tous i tenen una textura similar a la gelatina. El teixit cerebral viu té un color rosat a l'exterior (substància grisa) i gairebé completament blanc a l'interior (substància blanca), amb subtils variacions de color.
Tres àrees cerebrals diferents componen la major part del volum del cervell:
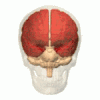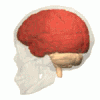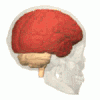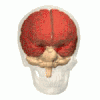
|
telencèfal (hemisferis cerebrals o cerebrum) |

|
mesencèfal (part superior del tronc de l'encèfal) |

|
cerebel (cerebellum) |
Aquestes àrees es componen de dues grans classes de cèl·lules: neurona i glia. Aquests dos tipus de cèl·lules són igualment nombroses en el cervell com un tot, encara que les cèl·lules glials superen en nombre a neurones aproximadament de 4 a 1 en l'escorça cerebral. Hi ha diversos tipus de cèl·lules glials que realitzen una sèrie de funcions crítiques, incloent suport estructural, suport metabòlic, aïllament i orientació de desenvolupament.
Els tumors primaris de les cèl·lules glials s'anomenen gliomes i sovint són malignes en el moment en què es diagnostica.
Medul·la espinal i altres teixits
[modifica]
|
El tàlem i l'hipotàlem del diencèfal estan formats per neurones i teixits cel·lulars glials amb la glàndula pituïtària (hipòfisi) i la glàndula pineal (que és un teixit glandular) unides al fons. Els tumors de les glàndules pituïtària i pineal solen ser benignes. |

|
La protuberància anular (o pont de Valori) al tronc cerebral és una regió específica formada per axons miel·linizats molt semblants a la medul·la espinal. |

|
El bulb raquidi es troba al principi de la medul·la espinal i es compon principalment de teixit neuronal envoltat d'oligodendrocits i teixits meninges. La medul·la espinal es compon grups d'aquests axons. Les cèl·lules glials com les cèl·lules de Schwann a la perifèria o, dins de la pròpia medul·la (oligodendròcits), s'emboliquen al voltant de l'axó, promovent així una transmissió més ràpida de senyals elèctriques i també proporcionen un manteniment general de l'entorn que envolta la medul·la, en part, movent diferents compostos al voltant com a resposta a lesions o altres estímuls. |
Diagnosi
[modifica]
La major part del cervell està separada de la sang per la barrera hematoencefálica, que exerceix un control restrictiu quant a quines substàncies es permeten passar. Per tant, molts traçadors que arriben als tumors del cos amb molta facilitat només arriben als tumors cerebrals quan hi ha una interrupció de la barrera hematoencefálica. Així, la interrupció de la barrera, que pot ser detectada per imatge per ressonància magnètica (IRM) i tomografia computada (TC), es considera com l'indicador diagnòstic principal dels gliomes malignes, meningiomes i metàstasi cerebral.[26]
Tot i que no hi ha cap símptoma o signe clínic específic o singular per a qualsevol tumor cerebral, la presència d'una combinació de símptomes i la manca d'indicacions clíniques corresponents d'infeccions o altres causes poden ser un indicador per redirigir la investigació diagnòstica cap a la possibilitat d'una neoplàsia intracranial. Els tumors cerebrals tenen característiques i obstacles similars, pel que fa al diagnòstic i la teràpia, als tumors localitzats en altres parts del cos. No obstant això, creen problemes específics que segueixen de prop les propietats de l'òrgan en què es troben.[26]
Sovint, el diagnòstic començarà prenent una història clínica amb antecedents mèdics i símptomes actuals. Les investigacions clíniques i de laboratori serviran per excloure les infeccions com a causa dels símptomes. Els exàmens d'aquesta etapa poden incloure els ulls, els exàmens otorinolaringològics i electrofisiològics. L'ús de l'electroencefalografia (EEG) sovint té un paper important en el diagnòstic de tumors cerebrals.
La inflamació o l'obstrucció del pas del líquid cefalorraquidi del cervell pot provocar (des del principi) signes d'augment de la pressió intracraneal que es tradueix clínicament en mal de cap, vòmits o un estat alterat de consciència, i en els nens canvia el diàmetre del crani i sobresurten les fontanel·les. Els símptomes més complexos, com les disfuncions endocrines haurien d'alarmar als metges, que haurien d'excloure els tumors cerebrals.
Un defecte temporal de camp visual bilateral (a causa de la compressió del quiasme òptic) o la dilatació de la pupil·la, i l'aparició de l'evolució lenta o l'aparició sobtada dels símptomes neurològics focals, com ara discapacitat cognitiva i conductual (incloent judici deteriorat, pèrdua de memòria, falta de reconeixement, trastorns d'orientació espacial), o canvis de personalitat i emocionals, hemiparèsia, hipoestèsia, afàsia, atàxia, camp visual, alteració de l'olfacte, alteració de l'oïda, paràlisi facial, visió doble o símptomes més greus com tremolors, hemiplegia, o epilèpsia en un pacient amb una història negativa per a l'epilèpsia, haurien de plantejar la possibilitat d'un tumor cerebral.
Imatge mèdica
[modifica]La imatge mèdica té un paper central en el diagnòstic de tumors cerebrals. Els primers mètodes d'imatges (invasives i, a vegades, perilloses), com la pneumoencefalografia (PEG) i l'angiografia cerebral, han estat abandonades a favor de tècniques no invasives d'alta resolució, especialment la imatge per ressonància magnètica (IRM) i tomografia computada (TC o TAC). Els neoplasmes sovint es mostraran com a masses de colors diferenciats (també anomenats «processos») en els resultats de la TC o IRM.
- Els tumors cerebrals benignes sovint es presenten com lesions de massa hipointensa (més fosca que el teixit cerebral) en les imatges de TC. A la ressonància magnètica, apareixen hipointensos o isointensos (de la mateixa intensitat que el teixit cerebral) en l'exploració T1-ponderada, o hiperintensos (més brillant que el teixit cerebral) en l'exploració T2-ponderada, tot i que l'aparença és variable.
- L'absorció de l'agent de contrast, de vegades en patrons característics, es pot demostrar tant en TC o IRM en la majoria dels tumors cerebrals malignes primaris i secundaris.
- Les àrees de pressió on el teixit cerebral ha estat comprimit per un tumor també apareixen hiperintensos en les exploracions T2 i poden indicar la presència d'una neoplàsia difusa a causa d'un esbós poc clar. La inflamació del tumor coneguda com a edema peritumoral també pot mostrar un resultat similar.
Això és degut al fet que aquests tumors interrompen el funcionament normal de la barrera hematoencefálica i condueixen a un augment de la seva permeabilitat. Tanmateix, no és possible diagnosticar gliomes d'alt o baix grau basats només en el patró de millora.
El diagnòstic definitiu del tumor cerebral només es pot confirmar mitjançant l'examen histològic de mostres de teixit tumoral obtingudes mitjançant biòpsia cerebral o cirurgia oberta. L'examen histològic és essencial per determinar el tractament adequat i el prognosi correcte. Aquest examen, realitzat per un patòleg, generalment té tres etapes:
- l'examen interoperatiu dels teixits frescos,
- l'examen preliminar microscòpic dels teixits preparats, i
- l'examen de seguiment dels teixits preparats després de la tinció immunohistoquímica o l'anàlisi genètica.
Patologia
[modifica]Els tumors tenen característiques que permeten determinar la malignitat i com evolucionaran, i determinar aquestes característiques permetrà a l'equip mèdic determinar el pla de gestió.
Anaplàsia o desdiferenciació: pèrdua de la diferenciació de les cèl·lules i de la seva orientació entre elles i els vasos sanguinis, característica del teixit tumoral anaplàsic. Les cèl·lules anaplàsiques han perdut el control total de les seves funcions normals i moltes han deteriorat les estructures cel·lulars. Sovint, les cèl·lules anaplàsiques tenen relacions anormalment altes entre el nucli i el citoplasma, i moltes són multinucleades. A més, els nuclis de les cèl·lules anaplàsiques solen ser de forma no natural o de grans dimensions. Les cèl·lules poden arribar a ser anaplàsiques de dues maneres: les cèl·lules tumorals neoplàsiques poden diferenciar-se per convertir-se en anaplàsies (la desdiferenciació fa que les cèl·lules perdin tota la seva estructura / funció normal), o les cèl·lules mare del càncer poden augmentar la seva capacitat de multiplicació (és a dir, un creixement incontrolable a causa de fracàs de la diferenciació).

Atipia: indicació d'anormalitat d'una cèl·lula (que pot ser indicativa de malignitat). La importància de l'anormalitat depèn molt del context.
Neoplàsia: la divisió (descontrolada) de les cèl·lules. Com a tal, la neoplàsia no és problemàtica, però les seves conseqüències són la divisió incontrolada de les cèl·lules, que significa que la massa d'una neoplàsia augmenta de grandària i, en un espai confinat com la cavitat cranial, això es torna ràpidament problemàtic perquè la massa envaeix l'espai del cos el cervell empenyent-lo a un costat, donant lloc a la compressió del teixit cerebral, l'augment de la pressió intracranial i la destrucció del parènquima cerebral. L'augment de la pressió intracraneal (PIC) pot atribuir-se a l'efecte de la massa directa del tumor, augment del volum sanguini o augment del volum del líquid cefalorraquidi que, al seu torn, presenta símptomes secundaris.
Necrosi: la mort (prematura) de les cèl·lules, provocada per factors externs com la infecció, toxines o el trauma. Les cèl·lules necròtiques envien els senyals químics incorrectes que impedeixen que els fagòcits eliminin les cèl·lules mortes, donant lloc a una acumulació de teixits morts, deixalles cel·lulars i toxines en o prop del lloc de les cèl·lules necròtiques.
La hipòxia arterial i venosa, o la privació d'un subministrament d'oxigen adequat a determinades àrees del cervell, es produeix quan un tumor fa ús de vasos sanguinis propers per al subministrament de sang i la neoplàsia entra en competència per als nutrients amb el teixit cerebral circumdant.
Més generalment, una neoplàsia pot produir l'alliberament de productes finals metabòlics (per exemple, radicals lliures, electròlits alterats, neurotransmissors) i l'alliberament i reclutament de mediadors cel·lulars (per exemple, citocines) que interrompen la funció normal del parènquima.
Classificació
[modifica]L'Organització Mundial de la Salut (OMS) ha dividit els tumors del sistema nerviós en quatre graus:[27]
| Tumors d'evolució lenta (grau baix) | |
|---|---|
| Tumors de grau I | Benignes, de creixement lent i circumscrits |
| Tumors de grau II | De creixement lent, però amb límits imprecisos, o d'extensió. |
| Tumors d'evolució ràpida (grau alt) | |
| Tumors de grau III | Tumors anaplàsics, la seva evolució és més ràpida. |
| Tumors de grau IV | Tumors malignes, mostren signes histològics de creixement molt ràpid en totes les regions examinades. |
Tumors cerebrals secundaris
[modifica]Els tumors cerebrals secundaris del cervell són metastàtics, i han envaït el cervell des de càncers originats en altres òrgans. Això vol dir que una neoplàsia cancerosa s'ha desenvolupat en un altre òrgan, en un altre lloc del cos, i que les cèl·lules canceroses s'han filtrat d'aquest tumor primari al sistema limfàtic i als vasos sanguinis. Després de circular pel torrent sanguini es dipositen al cervell. Allà, aquestes cèl·lules continuen creixent i dividint-se, convertint-se en una altra neoplàsia invasiva del teixit primari del càncer. Els tumors secundaris del cervell són molt comuns en les fases terminals dels pacients amb un càncer metastàtic incurable; els tipus més comuns de càncer que produeixen tumors secundaris del cervell són (en ordre decreixent de freqüència) el càncer de pulmó, el càncer de mama, el melanoma maligne, el càncer de ronyó i el càncer de còlon.
Els tumors cerebrals secundaris són més comuns que els primaris; Als Estats Units hi ha al voltant de 170.000 nous casos cada any. Els tumors cerebrals secundaris són la causa més comuna de tumors en la cavitat cranial. L'estructura òssia del crani també pot estar sotmesa a una neoplàsia que, per la seva naturalesa, redueix el volum de l'espai intracranial i pot danyar el cervell.
Per comportament
[modifica]Els tumors cerebrals (o neoplàsies intracranials) poden ser canceroses (malignes) o no canceroses (benignes). Tanmateix, les definicions de neoplàsies malignes o benignes difereixen d'aquelles que s'utilitzen habitualment en altres tipus de neoplàsies canceroses o no canceroses en el cos.
Els càncers d'un altre lloc del cos tenen propietats que diferencien els tumors benignes de les formes malignes de càncer; els tumors benignes són autolimitats i no envaeixen ni fan metàstasi. Aquestes propietats dels tumors malignes inclouen:
- mitosi no controlada (creixement per divisió més enllà dels límits normals).
- anaplàsia: les cèl·lules de la neoplàsia tenen una forma òbviament diferent (en grandària i forma). Les cèl·lules anaplàsiques mostren un pleomorfisme marcat. Els nuclis cel·lulars són característicament extremadament hipercromàtics (tenyits de color fosc) i engrandits; el nucli pot tenir la mateixa mida que el citoplasma de la cèl·lula (la relació nucli-citoplasma pot aproximar-se a 1:1, en comptes de la relació normal d' 1:4 o 1:6). Les cèl·lules gegants, considerablement més grans que les seves veïnes, poden formar i posseir un nucli enorme o diversos nuclis (sincici). Els nuclis anaplàsics són variats i estranys en grandària i forma.
- invasió o infiltració (la literatura mèdica utilitza aquests termes com a equivalents o sinònims)
- la invasió és l'expansió espacial del tumor a través de mitosis no controlada, en el sentit que la neoplàsia envaeix l'espai ocupat per un teixit adjacent, allunyant així l'altre teixit i, finalment, comprimint el teixit. Sovint, aquests tumors estan associats amb tumors clarament esbossats en la imatge.
- la infiltració és el comportament del tumor, ja sigui per creixement microscòpic (els tentacles que empenyen el teixit circumdant sovint fan que l'esbós del tumor sigui indefinit o difús) o que tingui cèl·lules tumorals «sembrades» al teixit més enllà de la circumferència de la massa tumoral; això no vol dir que un tumor infiltrat no tingui espai o no comprimeixi el teixit circumdant a mesura que creixi, però una neoplàsia infiltrant dificulta dir on s'acaba el tumor i s'inicia el teixit sa.
- metàstasi (el tumor s'estén a altres llocs del cos a través de la limfa o la sang).
De les característiques malignes anteriors, alguns elements no s'apliquen a les neoplàsies primàries del cervell:
- els tumors cerebrals primaris rarament fan metàstasi a altres òrgans; algunes formes de tumors cerebrals primaris poden fer metàstasi, però no es propaguen fora de la cavitat cranial o del conducte ependimari. A causa de la barrera hematoencefálica, les cèl·lules canceroses d'una neoplàsia primària no poden entrar al torrent sanguini i viatjar a un altre lloc del cos (informes aïllats ocasionals suggereixen la propagació de certs tumors cerebrals fora del sistema nerviós central, com ara metàstasis òssies de glioblastoma multiforme).[28]
- els tumors cerebrals primaris generalment són invasius (és a dir, s'expandeixen espacialment i s'introdueixen en l'espai ocupat per altres teixits cerebrals i comprimeixen aquests teixits cerebrals). No obstant això, alguns dels tumors cerebrals primaris més malignes s'infiltren en el teixit circumdant.
Dels nombrosos sistemes de classificació en ús per a la classificació dels tumors del sistema nerviós central, s'utilitza habitualment el Sistema de classificació de l'Organització Mundial de la Salut (OMS) per a l'astrocitoma. Establerta el 1993 per tal d'eliminar la confusió en relació amb els diagnòstics, el sistema de l'OMS va establir una guia d'avaluació histològica de quatre nivells per als astrocitomes que assignen un grau d'1 a 4, amb 1 el menys agressiu i 4 el més agressiu.
Tipus
[modifica]Els tumors poden ser benignes o malignes, poden ocórrer en diferents parts del cervell i poden ser primàries o secundàries. Un tumor primari és el que ha començat al cervell, a diferència d'un tumor secundari o metastàtic, que s'ha estès al cervell d'una altra part del cos.[29] La incidència de tumors metastàtics és més freqüent que els tumors primaris en una relació de 4:1.[30] Els tumors poden ser o no simptomàtics; es descobreixen alguns tumors perquè el pacient té símptomes, altres apareixen incidentalment en una exploració d'imatges o en una autòpsia.
Els tumors cerebrals primaris més comuns són:[31]
- Gliomes (50,4%)
- Meningiomes (20,8%)
- Adenomes d'hipòfisi (15%)
- Tumors de la vaina nerviosa (8%)
Aquests tumors comuns també es poden organitzar segons el teixit d'origen:[32]
|
Teixit d'origen |
Nens | Adults |
|---|---|---|
| Astròcit | Astrocitoma pilocític (PCA) | Glioblastoma multiforme (GBM) |
| Oligodendròcit | Oligodendroglioma | |
| Ependimina | Ependimoma | |
| Neurona | Medul·loblastoma | |
| Meninges | Meningioma |
Tipus específics
[modifica]- Astrocitoma
- Astrocitoma anaplàstic
- Astrocitoma difús
- Astrocitoma pilocític
- Astrocitoma subependimal de cèl·lules gegants
- Carcicoma del plexe coroideu
- Ependimoma
- Ependimoma pediàtrica
- Glioblastoma de cèl·lules gegants
- Glioblastoma multiforme
- Gliomatosi cerebri
- Gliosarcoma
- Hemangiopericitoma
- Limfoma primari del sistema nerviós central
- Medul·loblastoma
- Medul·loepitelioma
- Meningioma de la coberta del nervi òptic
- Meningioma de les ales esfenoides
- Meningitis carcinomatosa
- Neuroblastoma
- Neuroblastoma pleomòrfic anaplàsic
- Neurocitoma
- Neurocitoma central
- Oligoastrocitoma
- Oligodendroglioma
- Papil·loma del plexe coroideu
- Pinealoblastoma
- Pineocitoma
- Retinoblastoma trilateral
- Subependimoma
- Tumor del plexe coroideu
- Tumor disembrioplàstic neuroepitelial
- Xantoastrocitoma pleomòrfic
Tractament
[modifica]Generalment, un equip mèdic avalua les opcions de tractament i es presenta a la persona afectada i la seva família. Hi ha diversos tipus de tractament disponibles segons el tipus i la ubicació de la neoplàsia i es poden combinar per donar les millors possibilitats de supervivència:
- Cirurgia: resecció total o parcial del tumor amb l'objectiu de treure tantes cèl·lules tumorals com sigui possible.
- Radioteràpia: el tractament més utilitzat per als tumors cerebrals; el tumor es irradia amb raigs beta, gamma o X.
- Quimioteràpia: és una opció de tractament per al càncer, però no sempre s'utilitza per tractar els tumors cerebrals, ja que la barrera hematoencefálica pot evitar que algunes drogues arribin a les cèl·lules canceroses.
- Mitjançant assajos clínics; hi ha disponibles diverses teràpies experimentals.
-
Detall d'una craniotomia
-
Accelerador lineal de radioteràpia Varian-Clinac 2100 C/D
-
Administració intravenosa de doxorubicina. Aquest medicament s'utilitza sovint en quimioteràpia combinada i presenta un color vermell característic
Les taxes de supervivència en els tumors cerebrals primaris depenen del tipus de tumor, edat, estat funcional del pacient, de l'extensió de l'extirpació quirúrgica del tumor i d'altres factors específics per a cada cas.[33]
Cirurgia
[modifica]El curs d'acció principal i més desitjat descrit a la literatura mèdica és l'extirpació quirúrgica (resecció) a través d'una craneotomia (obertura del crani). Les tècniques mínimament invasives s'estan convertint en la tendència dominant de la neurocirugia oncològica.[34] El principal objectiu de la reparació quirúrgica és eliminar tantes cèl·lules tumorals com sigui possible; la remoció completa és el millor resultat i la citoreducció del tumor és el cas contrari. En alguns casos, l'accés al tumor és impossible i impedeix o prohibeix la cirurgia.
Molts meningiomes, amb l'excepció d'alguns tumors situats a la base del crani, es poden treure amb èxit quirúrgicament. La majoria dels adenomes d'hipòfisi es poden treure quirúrgicament, sovint utilitzant un enfocament mínimament invasiu a través de la cavitat nasal i la base del crani (enfocament trans-nasal, trans-esfenoidal). Els adenomes de la hipòfisi grans requereixen una craneotomia per a la seva extracció. La radioteràpia, inclosos enfocaments estereotàtics, es reserva per a casos inoperables.
Diversos estudis d'investigació actuals tenen com a objectiu millorar l'extirpació quirúrgica dels tumors cerebrals mitjançant l'etiquetatge de cèl·lules tumorals amb àcid 5-aminolevulínic que les fa fluorescents.[35] La radioteràpia i la quimioteràpia postoperatòria són parts integrants de l'estàndard terapèutic dels tumors malignes. La radioteràpia també es pot administrar en casos de gliomes «de grau baix» quan no es pot aconseguir quirúrgicament una reducció significativa de la càrrega tumoral.
Els tumors metastàtics múltiples es tracten generalment amb radioteràpia i la quimioteràpia més que la cirurgia, i el pronòstic en aquests casos està determinat pel tumor primari i generalment és pobre.
Teràpia amb radiació
[modifica]L'objectiu de la teràpia amb radiació és matar les cèl·lules tumorals sense danyar el teixit cerebral normal.
- La radioteràpia es pot utilitzar seguint, o en alguns casos en lloc de, la resecció del tumor. Les formes de radioteràpia utilitzades per al càncer del cervell inclouen la radioteràpia externa (la més freqüent), braquiteràpia i la teràpia amb protons (utilitzada especialment per als nens). A la radioteràpia externa o teleteràpia (External beam radiotherapy, EBRT), s'apliquen múltiples tractaments de dosis estàndard «fraccionades» al cervell. Aquest procés es repeteix de 10 a 30 tractaments, depenent del tipus de tumor. Aquest tractament addicional proporciona a alguns pacients millors resultats i taxes de supervivència més llargues.
- La radiocirugia és un mètode de tractament que utilitza càlculs computaritzats per enfocar la radiació a la zona del tumor i minimitzar la dosi de radiació al cervell circumdant. La radiocirugia pot ser un complement d'altres tractaments o pot representar la tècnica primària de tractament d'alguns tumors. Les formes utilitzades inclouen la radiocirurgia estereotàctica, com el ganivet Gamma, Cyberknife (CyberKnife Robotic Radiosurgery System), o la radiocirugia Novalis Tx.[36]
La radioteràpia és el tractament més habitual per als tumors cerebrals secundaris. La quantitat de radioteràpia depèn de la mida de la zona del cervell afectada pel càncer. Es pot suggerir un feix extern convencional per a un «tractament de radioteràpia de tot el cervell» (whole-brain radiotherapy treatment, WBRT) o una «irradiació de tot el cervell» (whole-brain irradiation, WRI) si hi ha el risc que es desenvolupin altres tumors secundaris en el futur.[37] Normalment es recomana la radioteràpia estereotàctica (stereotactic radiosurgery, SRS) en casos de menys de tres petits tumors cerebrals secundaris.
Les persones que reben radiocirurgia estereotàctica (SRS) i radioteràpia de tot el cervell (WBRT) per al tractament de tumors cerebrals metastàtics tenen més del doble de risc de desenvolupar problemes d'aprenentatge i de memòria que els tractats només amb SRS.[38][39]
Quimioteràpia
[modifica]Als pacients sotmesos a quimioteràpia se'ls administren medicaments dissenyats per matar cèl·lules tumorals. Tot i que la quimioteràpia pot millorar la supervivència global en pacients amb els tumors cerebrals primaris més malignes, només ho fa en un 20% dels pacients. Sovint la quimioteràpia s'utilitza en nens petits en lloc de radiació, ja que la radiació pot tenir efectes negatius sobre el cervell en desenvolupament. La decisió de prescriure aquest tractament es basa en la salut general del pacient, el tipus de tumor i l'extensió del càncer. La toxicitat i molts efectes secundaris dels fàrmacs i el resultat incert de la quimioteràpia en els tumors cerebrals situen aquest tractament més enllà de les línies de tractament preferides (la cirurgia i la radioteràpia).
UCLA Neuro-Oncology publica dades de supervivència en temps real per a pacients amb diagnòstic de glioblastoma multiforme. Són l'única institució dels Estats Units que mostra els resultats de les teràpies actuals en pacients amb tumors cerebrals. També mostren un llistat d'agents de quimioteràpia utilitzats per tractar tumors de glioma de grau alt.[40]
Altres
[modifica]Es pot utilitzar un shunt (derivació) per alleujar els símptomes causats per la pressió intracranial, reduint l'acumulació de líquid (hidrocefàlia) causat pel bloqueig del flux lliure del líquid cefalorraquidi.[41]
Prognosi
[modifica]La prognosi del càncer cerebral depèn del tipus de càncer diagnosticat. El medul·loblastoma té un bon pronòstic amb quimioteràpia, radioteràpia i resecció quirúrgica, mentre que el glioblastoma multiforme té una mitjana de supervivència de només 12 mesos, fins i tot amb quimioradioteràpia agressiva i cirurgia. Els gliomes del tronc de l'encèfal tenen el pronòstic més pobre de qualsevol forma de càncer de cervell (la majoria dels pacients moren en un any), fins i tot amb teràpia que normalment consisteix en radiació al tumor juntament amb corticoesteroides. No obstant això, un tipus de gliomes del tronc de l'encèfal pediàtric, sembla obert a un pronòstic excepcional i s'ha informat sovint la supervivència a llarg termini.[42]
Glioblastoma multiforme
[modifica]El glioblastoma multiforme (GBM) és la forma més agressiva (grau IV) i la més freqüent d'un tumor cerebral maligne. Fins i tot quan s'utilitza una teràpia multimodalitat agressiva (que consisteix en radioteràpia, quimioteràpia i escissió quirúrgica), la mitjana de supervivència és de només 12-17 mesos. La teràpia estàndard per al glioblastoma multiforme consisteix en la resecció quirúrgica màxima del tumor, seguida d'una radioteràpia entre dues i quatre setmanes després del procediment quirúrgic per eliminar el càncer i després per quimioteràpia (amb temozolomida).[43] La majoria dels pacients amb glioblastoma prenen un corticoesteroide (normalment dexametasona), durant la seva malaltia per alleujar els símptomes. Els tractaments experimentals inclouen la teràpia dirigida, la radiocirurgia de ganivets gamma,[44] la teràpia de captura de neutrons i la teràpia gènica.[45][46]
Oligodendrogliomes
[modifica]Els oligodendrogliomes són tumors cerebrals malignes incurables però progressius. Es poden tractar amb resecció quirúrgica, quimioteràpia, radioteràpia o una combinació de tots ells. Per a alguns tumors sospitosos de grau baix (grau II), només s'ha optat per un curs d'espera vigilant i teràpia simptomàtica. Aquests tumors mostren una alta freqüència de co-delecions dels braços p i q del cromosoma 1 i cromosoma 19 respectivament (co-deleció 1p19q) i s'han trobat especialment quimiosensibles en un informe que diu que és un dels tumors més quimiosensibles.[47] S'ha descrit una supervivència mitjana de fins a 16,7 anys per als oligodendrogliomes de grau II.[48]
Epidemiologia
[modifica]
Les xifres de les incidències dels càncers del cervell mostren una diferència significativa entre els països més desenvolupats i els menys desenvolupats; els països menys desenvolupats tenen menor incidència de tumors cerebrals.[49] Això es podria explicar per les morts no diagnosticades relacionades amb tumors (els pacients en situacions extremadament pobres no es diagnostiquen, simplement perquè no tenen accés a les instal·lacions de diagnòstic moderns necessàries per diagnosticar un tumor cerebral) i per morts per altres causes relacionades amb la pobresa (que escurcen la vida d'un pacient abans que pugui desenvolupar tumors o els tumors es tornin perillosos). No obstant això, els estudis suggereixen que certes formes de tumors cerebrals primaris són més freqüents entre certs grups de la població.
No s'ha demostrat que la incidència d'astrocitoma de grau baix variï significativament amb la nacionalitat. No obstant això, els estudis que examinen la incidència de tumors malignes del sistema nerviós central (SNC) han mostrat alguna variació amb origen nacional. Atès que algunes lesions de grau alt sorgeixen de tumors de baix grau, cal esmentar aquestes tendències. Concretament, la incidència de tumors del SNC als Estats Units, Israel i els països nòrdics és relativament alta, mentre que al Japó i als països asiàtics tenen una incidència menor. Aquestes diferències probablement reflecteixen algunes diferències biològiques, així com diferències en el diagnòstic patològic i la informació.[50]
Les dades sobre incidència de càncer a tot el món es poden trobar a l'OMS (Organització Mundial de la Salut), i s'encarrega l'Agència Internacional de Recerca sobre el Càncer (International Agency for Research on Cancer, IARC) ubicada a França.[51]
Estats Units d'Amèrica
[modifica]Als Estats Units es va calcular l'any 2005 que els tumors cerebrals representaven menys de l'1% de tots els càncers,[52][53] el 2,4% de totes les morts per càncer,[54] i el 20-25% dels càncers pediàtrics.[54][55] S'estima que als Estats Units hi ha 13.000 morts per any a causa de tumors cerebrals.[53]
Regne Unit
[modifica]Els tumors al cervell, al sistema nerviós central o a la cavitat cranial són el novè càncer més freqüent al Regne Unit (al voltant de 10.600 persones van ser diagnosticades el 2013) i és la vuitena causa més comuna de mort per càncer (al voltant de 5.200 persones van morir el 2012).[56]
Càncer cerebral pediàtric
[modifica]S'estima que als Estats Units d'Amèrica hi ha més de 28.000 persones menors de 20 anys que tenen un tumor cerebral.[57] Es preveu que es diagnostiquin al voltant de 3.720 nous casos de tumors cerebrals en els menors de 15 anys el 2019.[58] Les majors taxes es van registrar entre els anys 1975-1983 i 1985-1994. Hi ha algun debat sobre els motius; una teoria és que la tendència és el resultat de la millora del diagnòstic i de la presentació d'informes, ja que el salt es va produir al mateix temps que les imatges per ressonància magnètica estaven àmpliament disponibles i no va haver cap salt coincident de mortalitat.
La taxa mitjana de supervivència de tots els càncers cerebrals primaris en nens (0-19 anys) és del 74%.[57] Els càncers cerebrals són el tipus de càncer més freqüent en nens menors de 19 anys, resultant en aquest grup més mortal que la leucèmia.[59]
Els tipus de tumors cerebrals més freqüents en nens (0-14 anys) són: astrocitoma pilocítica, glioma maligne, medul·loblastoma, tumors neuronals i mixtes neuronals-glial, i ependimoma. En nens menors de 2 anys, al voltant del 70% dels tumors cerebrals són medul·loblastomes, ependimomes i gliomes de grau baix. Menys comunament, i que es poden observar habitualment en lactants, són teratomes i tumors teratoides rabdoides atipics.[60] Els tumors de cèl·lules germinals, inclòs els teratomes, representen només el 3% dels tumors cerebrals primaris pediàtrics, però la incidència mundial varia significativament.[61]
Al Regne Unit, 429 nens menors de 14 anys són diagnosticats amb un tumor cerebral de mitjana cada any, i es diagnostiquen 563 nens i joves menors de 19 anys.[62]
Investigació
[modifica]Immunoteràpia
[modifica]S'està estudiant activament la immunoteràpia contra el càncer. Per als gliomes malignes no s'ha demostrat que la teràpia millori l'esperança de vida (2015).[63]
Virus de l'estomatitis vesicular
[modifica]L'any 2000, els investigadors van utilitzar el virus de l'estomatitis vesicular (VSV) per infectar i matar cèl·lules canceroses sense afectar les cèl·lules sanes.[64][65]
Vectors de replicació retroviral
[modifica]Liderats pel professor Nori Kasahara, investigadors de la USC, que ara es troben a la UCLA, van informar el 2001 del primer exemple reeixit d'aplicar l'ús de vectors de replicació retrovirals cap a la transducció de línies cel·lulars derivades de tumors sòlids.[66] A partir d'aquest treball inicial, els investigadors van aplicar la tecnologia a models de càncer in vivo, i el 2005 van informar d'un augment per a la supervivència a llarg termini en un model experimental de tumor cerebral.[67] Posteriorment, en la preparació dels assaigs clínics a humans, aquesta tecnologia va ser desenvolupada per Tocagen (una empresa farmacèutica centrada principalment en tractaments contra el càncer cerebral) com a tractament combinat (Toca 511 i Toca FC). Això ha estat investigat des del 2010 en un assaig clínic de fase I / II per al possible tractament de gliomes recurrents de grau alt, incloent-hi el glioblastoma multiforme i l'astrocitoma anaplàstic. Encara no s'han publicat resultats.[68]
Les cèl·lules tumorals es comuniquen
[modifica]Va ser descobriment que cèl·lules tumorals comunicar-se entre si en una gran xarxa, intercanvien substàncies necessàries per a la supervivència, i així poden evitar els efectes de radiació o quimioteràpia. La comunicació en xarxa també juga un paper important en la propagació de la malaltia. Les cèl·lules tumorals fins i tot estan connectades en xarxa amb cèl·lules nervioses sanes i reben senyals directes d'elles, d'aquesta manera, els tumors poden créixer més ràpidament. Els mecanismes que s'estan investigant no només proporcionen explicacions fonamentalment noves per al creixement altament agressiu d'aquest tipus de tumor. També proporcionen enfocaments per a noves teràpies – per aturar el creixement del tumor cerebral i fer que les teràpies existents siguin més efectives. Per tant, la interrupció i fins i tot la destrucció de les xarxes de cèl·lules tumorals s'està convertint en un principi terapèutic completament nou en oncologia, amb els primers assajos clínics basats en aquestes troballes.[69]
Referències
[modifica]- ↑ 1,00 1,01 1,02 1,03 1,04 1,05 1,06 1,07 1,08 1,09 1,10 «General Information About Adult Brain Tumors» (en anglès). NCI, 14-04-2014. Arxivat de l'original el 2014-07-05. [Consulta: 12 març 2019].
- ↑ 2,00 2,01 2,02 2,03 2,04 2,05 2,06 2,07 2,08 2,09 2,10 «Adult Brain Tumors Treatment» (en anglès). NCI, 28-02-2014. Arxivat de l'original el 2014-07-05. [Consulta: 12 març 2019].
- ↑ «Brain Tumour Facts 2011» (
 PDF) (en anglès). Brain Tumour Alliance Australia. Arxivat de l'original el 2014-01-25. [Consulta: 12 març 2019].
PDF) (en anglès). Brain Tumour Alliance Australia. Arxivat de l'original el 2014-01-25. [Consulta: 12 març 2019].
- ↑ Longo, Dan L. «369. Seizures and Epilepsy». A: Harrison's principles of internal medicine (en anglès). 18a. McGraw-Hill, 2012. ISBN 978-0-07-174887-2.
- ↑ 5,0 5,1 5,2 5,3 5,4 5,5 5,6 5,7 5,8 «5.16». A: World Cancer Report 2014. (en anglès). World Health Organization, 2014. ISBN 978-9283204299.
- ↑ «SEER Stat Fact Sheets: Brain and Other Nervous System Cance» (en anglès). NCI, 06-07-2014. Arxivat de l'original el 2014-07-06. [Consulta: 12 març 2019].
- ↑ «1.3». A: World Health Organization. World Cancer Report 2014 (en anglès), 2014. ISBN 978-9283204299.
- ↑ «Brain Tumors» (en anglès). Arxivat de l'original el 2016-08-12. [Consulta: 12 març 2019].
- ↑ 9,0 9,1 «Mood Swings and Cognitive Changes. American Brain Tumor Association» (en anglès). www.abta.org. Arxivat de l'original el 2016-08-02. [Consulta: 12 març 2019].
- ↑ «Coping With Personality Behavioral Changes» (en anglès). www.brainsciencefoundation.org. Arxivat de l'original el 2016-07-30. [Consulta: 12 març 2019].
- ↑ 11,0 11,1 11,2 11,3 Kahn, Kevin; Finkel, Alan «It IS a tumor -- current review of headache and brain tumor» (en anglès). Current Pain and Headache Reports, 18.6, 6-2014, pàg. 421. DOI: 10.1007/s11916-014-0421-8. ISSN: 1534-3081. PMID: 24760490.
- ↑ 12,0 12,1 12,2 Gregg, N. «Neurobehavioural Changes In Patients Following Brain Tumour: Patients And Relatives Perspective.» (en anglès). Supportive Care in Cancer, 2014.
- ↑ 13,0 13,1 «Coping With Personality & Behavioral Changes» (en anglès). www.brainsciencefoundation.org. Arxivat de l'original el 2016-07-30. [Consulta: 12 març 2019].
- ↑ 14,0 14,1 14,2 «Mood Swings and Cognitive Changes. American Brain Tumor Association» (en anglès). www.abta.org. Arxivat de l'original el 2016-08-15. [Consulta: 12 març 2019].
- ↑ Warnick, MD, Ronald. «Brain Tumors: an introduction» (en anglès). Mayfield Brain and Spine Clinic, 01-08-2018.
- ↑ «Changes in Vision - Brain Tumour Symptoms» (en anglès).
- ↑ 17,0 17,1 «Brain Tumors» (en anglès). Children's Hospital of Wisconsin, 06-03-2019.
- ↑ 18,0 18,1 18,2 Jones, Caleb. «Brain Tumor Symptoms. Miles for Hope. Brain Tumor Foundation» (en anglès). milesforhope.org. Arxivat de l'original el 2016-08-14. [Consulta: 12 març 2019].
- ↑ Krishnatreya, M; Kataki, AC; Sharma, JD; et al. «Brief descriptive epidemiology of primary malignant brain tumors from North-East India» (en anglès). Asian Pacific Journal of Cancer Prevention, 15.22, 2014, pàg. 9871–73. DOI: 10.7314/apjcp.2014.15.22.9871. PMID: 25520120.
- ↑ Kleihues P, Ohgaki H, Eibl RH, Reichel MB, Mariani L, Gehring M, Petersen I, Höll T, von Deimling A, Wiestler OD, Schwab M. «Type and frequency of p53 mutations in tumors of the nervous system and its coverings». A: Molecular Neuro-oncology and Its Impact on the Clinical Management of Brain Tumors (en anglès). 135. Springer, 1994, p. 25–31 (Recent results in cancer research). ISBN 978-3540573517.
- ↑ Hodgson TS, Nielsen SM, Lesniak MS, Lukas RV «Neurological Management of Von Hippel-Lindau Disease» (en anglès). Neurologist, 21.5, 2016, pàg. 73–78. DOI: 10.1097/NRL.0000000000000085. PMID: 27564075.
- ↑ Rogers L, Barani I, Chamberlain M, Kaley TJ, McDermott M, Raizer J et al. «Meningiomas: knowledge base, treatment outcomes, and uncertainties. A RANO review» (en anglès). J Neurosurg, 122.1, 2015, pàg. 4–23. DOI: 10.3171/2014.7.JNS131644. PMC: 5062955. PMID: 25343186.
- ↑ Hourigan, CS «The molecular basis of coeliac disease» (en anglès). Clin Exp Med, 6.2, 2006, pàg. 53–59. DOI: 10.1007/s10238-006-0095-6. PMID: 16820991.
- ↑ Frei P, Poulsen AH, Johansen C, Olsen JH, Steding-Jessen M, Schüz J «Use of mobile phones and risk of brain tumours: update of Danish cohort study» (en anglès). BMJ, 343, 19-10-2011, pàg. d6387. DOI: 10.1136/bmj.d6387. PMC: 3197791. PMID: 22016439.
- ↑ «IARC classifies radiofrequency electromagnetic fields as possibly carcinogenic to humans» (
 PDF) (en anglès). World Health Organization press release N° 208. International Agency for Research on Cancer, 31-05-2011. Arxivat de l'original el 2011-06-01 [Consulta: 12 març 2019].
PDF) (en anglès). World Health Organization press release N° 208. International Agency for Research on Cancer, 31-05-2011. Arxivat de l'original el 2011-06-01 [Consulta: 12 març 2019].
- ↑ 26,0 26,1 Herholz, Karl; Langen, Karl-Josef; Schiepers, Christiaan; Mountz, James M. «Brain Tumors» (en anglès). Seminars in Nuclear Medicine, 42.6, 2012, pàg. 356–370. DOI: 10.1053/j.semnuclmed.2012.06.001. PMC: 3925448. PMID: 23026359.
- ↑ The New Who Classification Arxivat 2007-09-08 a Wayback Machine. (anglès)
- ↑ Frappaz D, Mornex F, Saint-Pierre G, Ranchere-Vince D, Jouvet A, Chassagne-Clement C, Thiesse P, Mere P, Deruty R «Bone metastasis of glioblastoma multiforme confirmed by fine needle biopsy» (en anglès). Acta Neurochirurgica, 141.5, 1999, pàg. 551–552. DOI: 10.1007/s007010050342. PMID: 10392217.
- ↑ «What you need to know about brain tumors» (en anglès). National Cancer Institute. Arxivat de l'original el 2012-01-27. [Consulta: 12 març 2019].
- ↑ Merrel, RT «Brain tumors» (en anglès). Disease-a-Month, 58.12, 12-2012, pàg. 678–689. DOI: 10.1016/j.disamonth.2012.08.009. PMID: 23149521.
- ↑ Park, Bong Jin; Kim, Han Kyu; Sade, Burak; Lee, Joung H. «Epidemiology». A: Meningiomas: Diagnosis, Treatment, and Outcome (en anglès). Springer, 2009, p. 11. ISBN 978-1-84882-910-7.
- ↑ «Classifications of Brain Tumors» (en anglès). AANS. American Association of Neurological Surgeons. Arxivat de l'original el 2017-04-24. [Consulta: 12 març 2019].
- ↑ Nicolato, Antonio ;Gerosa, Massimo A. ;Fina, Paolo ;Iuzzolino, Paolo; Giorgiutti, Fabrizia; Bricolo, Albino «Prognostic factors in low-grade supratentorial astrocytomas: A uni-multivariate statistical analysis in 76 surgically treated adult patients» (en anglès). Surgical Neurology, 44.3, 1995, pàg. 208–221; discussió 221–223. DOI: 10.1016/0090-3019(95)00184-0. PMID: 8545771.
- ↑ Spetzler, RF; Sanai, N «The quiet revolution: Retractorless surgery for complex vascular and skull base lesions» (en anglès). Journal of Neurosurgery, 116.2, 2012, pàg. 291–300. DOI: 10.3171/2011.8.JNS101896.
- ↑ Paul Brennan. «Introduction to brain cancer» (en anglès). cliniclog.com, 04-08-2008. Arxivat de l'original el 2012-02-17. [Consulta: 12 març 2019].
- ↑ «Radiosurgery treatment comparisons – Cyberknife, Gamma knife, Novalis Tx» (en anglès). sdcyberknife.com. Arxivat de l'original el 2007-05-20. [Consulta: 12 març 2019].
- ↑ «Treating secondary brain tumours with WBRT» (en anglès). Cancer Research UK. Arxivat de l'original el 2007-10-25. [Consulta: 12 març 2019].
- ↑ «Whole Brain Radiation increases risk of learning and memory problems in cancer patients with brain metastases» (en anglès). MD Anderson Cancer Center. Arxivat de l'original el 2008-10-05. [Consulta: 12 març 2019].
- ↑ «Metastatic brain tumors» (en anglès). International RadioSurgery Association. Arxivat de l'original el 2012-06-16. [Consulta: 12 març 2019].
- ↑ «How Our Patients Perform: Glioblastoma Multiforme» (en anglès). UCLA Neuro-Oncology Program. Arxivat de l'original el 2012-06-09. [Consulta: 12 març 2019].
- ↑ Dalvi, A. «Normal Pressure Hydrocephalus (cont.)» (en anglès). eMedicineHealth. Emedicinehealth.com. Arxivat de l'original el 2012-02-22. [Consulta: 12 març 2019].
- ↑ «Brain Stem Gliomas in Childhood» (en anglès). Childhoodbraintumor.org. Arxivat de l'original el 2012-03-09. [Consulta: 12 març 2019].
- ↑ Sasmita, Andrew Octavian; Wong, Ying Pei; Ling, Anna Pick Kiong «Biomarkers and therapeutic advances in glioblastoma multiforme» (en anglès). Asia-Pacific Journal of Clinical Oncology, 14.1, 01-02-2018, pàg. 40–51. DOI: 10.1111/ajco.12756. ISSN: 1743-7563. PMID: 28840962.
- ↑ «GBM Guide – MGH Brain Tumor Center» (en anglès). Brain.mgh.harvard.edu. Arxivat de l'original el 2012-02-16. [Consulta: 12 març 2019].
- ↑ Tai, Chien-Kuo; Kasahara, Noriyuki «Replication-competent retrovirus vectors for cancer gene therapy» (
 PDF) (en anglès). Frontiers in Bioscience, 13.13, 01-01-2008, pàg. 3083–3095. Arxivat de l'original el 2012-03-19. DOI: 10.2741/2910. PMID: 17981778 [Consulta: 12 març 2019].
PDF) (en anglès). Frontiers in Bioscience, 13.13, 01-01-2008, pàg. 3083–3095. Arxivat de l'original el 2012-03-19. DOI: 10.2741/2910. PMID: 17981778 [Consulta: 12 març 2019].
- ↑ Murphy, AM; Rabkin, SD «Current status of gene therapy for brain tumors» (en anglès). Transl. Res., 161.4, 4-2013, pàg. 339–354. DOI: 10.1016/j.trsl.2012.11.003. PMC: 3733107. PMID: 23246627.
- ↑ Ty AU, See SJ, Rao JP, Khoo JB, Wong MC «Oligodendroglial tumor chemotherapy using "decreased-dose-intensity" PCV: a Singapore experience» (en anglès). Neurology, 66.2, Jgener 2006, pàg. 247–249. Arxivat de l'original el 2008-07-20. DOI: 10.1212/01.wnl.0000194211.68164.a0. PMID: 16434664 [Consulta: 12 març 2019].
- ↑ «Neurology» (en anglès). Neurology. Arxivat de l'original el 2012-02-19. [Consulta: 12 març 2019].
- ↑ Bondy ML, Scheurer ME, Malmer B, et al. «Brain Tumor Epidemiology: Consensus from the Brain Tumor Epidemiology Consortium (BTEC)» (en anglès). Cancer, 113.7 Suppl, 2008, pàg. 1953–1968. DOI: 10.1002/cncr.23741. PMC: 2861559. PMID: 18798534.
- ↑ Jallo, GI; Benardete, EA «Low-Grade Astrocytoma» (en anglès). e-medicine, 1-2010. Arxivat de l'original el 2010-07-27 [Consulta: 12 març 2019].
- ↑ «CANCERMondial» (en anglès). International Agency for Research on Cancer. Arxivat de l'original el 2012-02-17. [Consulta: 12 març 2019].
- ↑ «Central Brain Tumor Registry of the United States, Primary Brain Tumors in the United States, Statistical Report, 2005–2006» (
 PDF) (en anglès). Arxivat de l'original el 2015-09-23. [Consulta: 12 març 2019].
PDF) (en anglès). Arxivat de l'original el 2015-09-23. [Consulta: 12 març 2019].
- ↑ 53,0 53,1 Greenlee, RT; Murray, T; Bolden, S; Wingo, PA «Cancer statistics, 2000» (en anglès). CA Cancer J Clin, 50.1, 2000, pàg. 7–33. DOI: 10.3322/canjclin.50.1.7. PMID: 10735013.
- ↑ 54,0 54,1 «What are the key statistics about brain and spinal cord tumors?» (en anglès). American Cancer Society, 1r maig 2012. Arxivat de l'original el 2012-07-02. [Consulta: 12 març 2019].
- ↑ Chamberlain, MC; Kormanik, PA «Practical guidelines for the treatment of malignant gliomas» (en anglès). West. J. Med., 168.2, 2-1998, pàg. 114–120. PMC: 1304839. PMID: 9499745.
- ↑ «Brain, other CNS and intracranial tumours statistics» (en anglès). Cancer Research UK. Arxivat de l'original el 2014-10-16. [Consulta: 12 març 2019].
- ↑ 57,0 57,1 «Quick Brain Tumor Facts» (en anglès). National Brain Tumor Society.
- ↑ «CBTRUS - 2018 CBTRUS Fact Sheet» (en anglès). www.cbtrus.org. Arxivat de l'original el 2019-02-14. [Consulta: 12 març 2019].
- ↑ «Childhood Brain Cancer Now Leads to More Deaths than Leukemia» (en anglès). Fortune.
- ↑ Rood, BR. «Infantile Brain Tumors» (en anglès). The Childhood Brain Tumor Foundation. Arxivat de l'original el 2012-11-11. [Consulta: 12 març 2019].
- ↑ Echevarría, ME; Fangusaro, J; Goldman, S «Pediatric central nervous system germ cell tumors: a review» (en anglès). Oncologist, 13.6, 6-2008, pàg. 690–699. DOI: 10.1634/theoncologist.2008-0037. PMID: 18586924.
- ↑ «About childhood brain tumours» (en anglès). The brain tumour charity. Arxivat de l'original el 2016-08-07. [Consulta: 12 març 2019].
- ↑ Bloch, O. Immunotherapy for malignant gliomas (en anglès). 163. Cancer Treatment and Research, 2015, p. 143–158. DOI 10.1007/978-3-319-12048-5_9. ISBN 978-3-319-12047-8.
- ↑ Auer, R; Bell, JC «Oncolytic viruses: smart therapeutics for smart cancers» (en anglès). Future Oncology, 1-2012, pàg. 1–4. DOI: 10.2217/fon.11.134. PMID: 22149027.
- ↑ Garber, K «China Approves World's First Oncolytic Virus Therapy For Cancer Treatment» (en anglès). J Natl Cancer Inst, 98.5, 1r març 2006, pàg. 298–300. Arxivat de l'original el 2013-06-10. DOI: 10.1093/jnci/djj111. PMID: 16507823 [Consulta: 12 març 2019].
- ↑ Logg CR, Tai CK, Logg A, Anderson WF, Kasahara N «A uniquely stable replication-competent retrovirus vector achieves efficient gene delivery in vitro and in solid tumors» (en anglès). Human Gene Therapy, 12.8, 20-05-2001, pàg. 921–932. DOI: 10.1089/104303401750195881. PMID: 11387057.
- ↑ Tai CK, Wang WJ, Chen TC, Kasahara N «Single-shot, multicycle suicide gene therapy by replication-competent retrovirus vectors achieves long-term survival benefit in experimental glioma» (en anglès). Molecular Therapy, 12.5, 11-2005, pàg. 842–851. Arxivat de l'original el 2010-09-12. DOI: 10.1016/j.ymthe.2005.03.017. PMID: 16257382 [Consulta: 12 març 2019].
- ↑ «A Study of a Retroviral Replicating Vector Administered to Subjects With Recurrent Malignant Glioma» (en anglès). Clinical Trials.gov, 01-07-2014. Arxivat de l'original el 2011-11-26. [Consulta: 12 març 2019].
- ↑ «Cancer Neuroscience: State of the Field, Emerging Directions». Cell, 186, 4-2023, pàg. 1689–1707. DOI: 10.1016/j.cell.2023.02.002. PMID: 37059069.
Vegeu també
[modifica]- Adenoma hipofisari (tumors hipofisaris), de vegades es denomina incorrectament tumors cerebrals. Això pot ser que la glàndula pituïtària es trobi en el crani, però no forma part del cervell. Els adenomes hipofisaris rarament són cancerosos.
- Cronologia del càncer de cervell.
- Llista de pacients notables amb tumors cerebrals.
Enllaços externs
[modifica]- «Tumors cerebrals». Canal Salut. Generalitat de Catalunya.
- Brain tumour information de Cancer Research UK. (anglès)
- Neuro-Oncology: Cancer Management Guidelines. (anglès)